Samenvatting
- Met circa 30.000 ingrepen per jaar is de correctie van een liesbreuk een van de meest uitgevoerde operaties in Nederland. Je zou dus denken dat inmiddels wereldwijd dezelfde techniek wordt gebruikt. Toch zijn er verschillende procedures, afhankelijk van de leeftijd en voorgeschiedenis van de patiënt, het type liesbreuk en de expertise van de chirurg.
- Toen eind 19e eeuw de pathofysiologie van een liesbreuk duidelijk werd, legde Bassini de basis voor de moderne liesbreukchirurgie: het verstevigen van de achterwand van het lieskanaal na het reponeren van de breukzak met inhoud.
- Hoewel de huidige operatieve behandeling nog steeds volgens dit principe werkt, bestaan hiervoor inmiddels veel verschillende technieken. Sommige zijn genoemd naar de ‘uitvinder’ van een dergelijke operatie (Shouldice, Lichtenstein en Stoppa) en andere worden aangegeven met een afkorting (TEP, TAPP, TIPP en TREPP).
- In dit overzichtsartikel beschrijven wij de chirurgische technieken die nu het gangbaarst zijn in Nederland en scheppen wij orde in het woud aan eigennamen en afkortingen.
Leerdoelen
- De correctie van een liesbreuk is een van de meest uitgevoerde operaties in Nederland.
- Er bestaan veel verschillende chirurgische technieken voor een liesbreukcorrectie, maar het principe is hetzelfde: versteviging van de achterwand na het reponeren van de breukzak met inhoud.
- Wat de beste techniek is voor de behandeling van een liesbreuk is sterk afhankelijk van de leeftijd en comorbiditeit van de patiënt, eventuele eerdere operaties, het type breuk, de wens van de patiënt, het land en de chirurgische expertise.
- Begin 2018 zal een internationale groep chirurgen, de HerniaSurge Group, de ‘World guidelines for groin hernia management’ uitbrengen; een Nederlandse richtlijn voor liesbreukchirurgie wordt momenteel geschreven.
artikel
Jaarlijks worden in Nederland circa 30.000 liesbreuken chirurgisch gecorrigeerd, wat deze ingreep een van de vaakst uitgevoerde operaties maakt.1 Bij een zo vaak uitgevoerde operatie zou je denken dat inmiddels wereldwijd dezelfde techniek wordt gebruikt. Niets is echter minder waar.
Pas eind 19e eeuw werd de pathofysiologie van een liesbreuk duidelijk. In die tijd legde de Italiaanse chirurg Edoardo Bassini de basis voor de moderne liesbreukchirurgie: het verstevigen van de achterwand van het lieskanaal na het reponeren van de breukzak met inhoud.2 Het primair sluiten van het buikwanddefect resulteerde echter in een hoog percentage recidieven en in pijn. Door het gebruik van een kunststof matje werd een spanningsloze sluiting en versteviging van het lieskanaal mogelijk en daalde het aantal recidieven naar minder dan 5%. Chronische pijn, die met name wordt veroorzaakt door beschadiging van de sensibele zenuwen in de lies, bleef echter een groot probleem.
In de jaren 90 van de vorige eeuw werden laparoscopische alternatieven ontwikkeld, waarbij het matje in de preperitoneale ruimte wordt geplaatst om zenuwschade te beperken.3 De leercurve van deze technieken bleek echter lang en de kosten waren aanvankelijk hoog.4 Open technieken waarbij de mat preperitoneaal wordt geplaatst, worden de laatste jaren verder onderzocht.
Hoewel de huidige operatieve behandeling nog steeds als doel heeft de achterwand te verstevigen, bestaan hiervoor inmiddels veel verschillende technieken. Sommige zijn genoemd naar de ‘uitvinder’ van een dergelijke operatie (Shouldice, Lichtenstein en Stoppa) en andere worden aangegeven met een afkorting (TEP, TAPP, TIPP en TREPP).
In dit overzichtsartikel beschrijven wij de chirurgische technieken die nu het gangbaarst zijn in Nederland en scheppen wij orde in het woud aan eigennamen en afkortingen. Ook bespreken we kort de voor- en nadelen van de verschillende technieken.
De techniek
De essentie van een liesbreukcorrectie is het benaderen van het buikwanddefect en het reponeren van de buikinhoud, waarna resectie of repositie van de breukzak plaatsvindt. Hierna dient de ‘slappe’ achterwand te worden hersteld of verstevigd.
De verschillende technieken zijn in te delen in een open en een laparoscopische methode, die op hun beurt weer kunnen worden ingedeeld op basis van de benadering van het buikwanddefect (figuur 1). Bij een anterieure of voorste benadering wordt het defect aan de voorzijde van de buikwand verholpen met hechtingen (Shouldice-techniek) of een matje (Lichtenstein-techniek). Bij een posterieure benadering wordt de liesbreuk opgeheven met een matje aan de binnenzijde van de buikwand in de preperitoneale ruimte (TIPP-, TREPP-, Stoppa-, TEP- en TAPP-techniek).
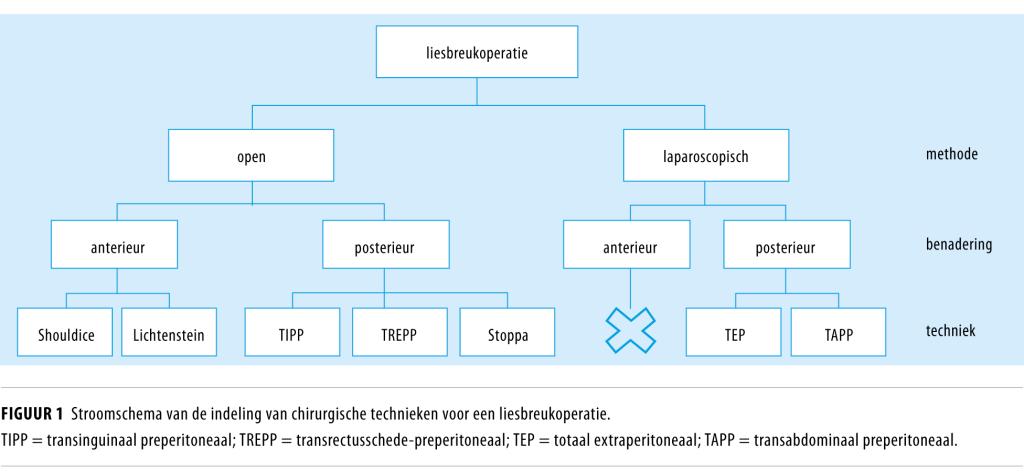
Open anterieure benadering
Shouldice-techniek
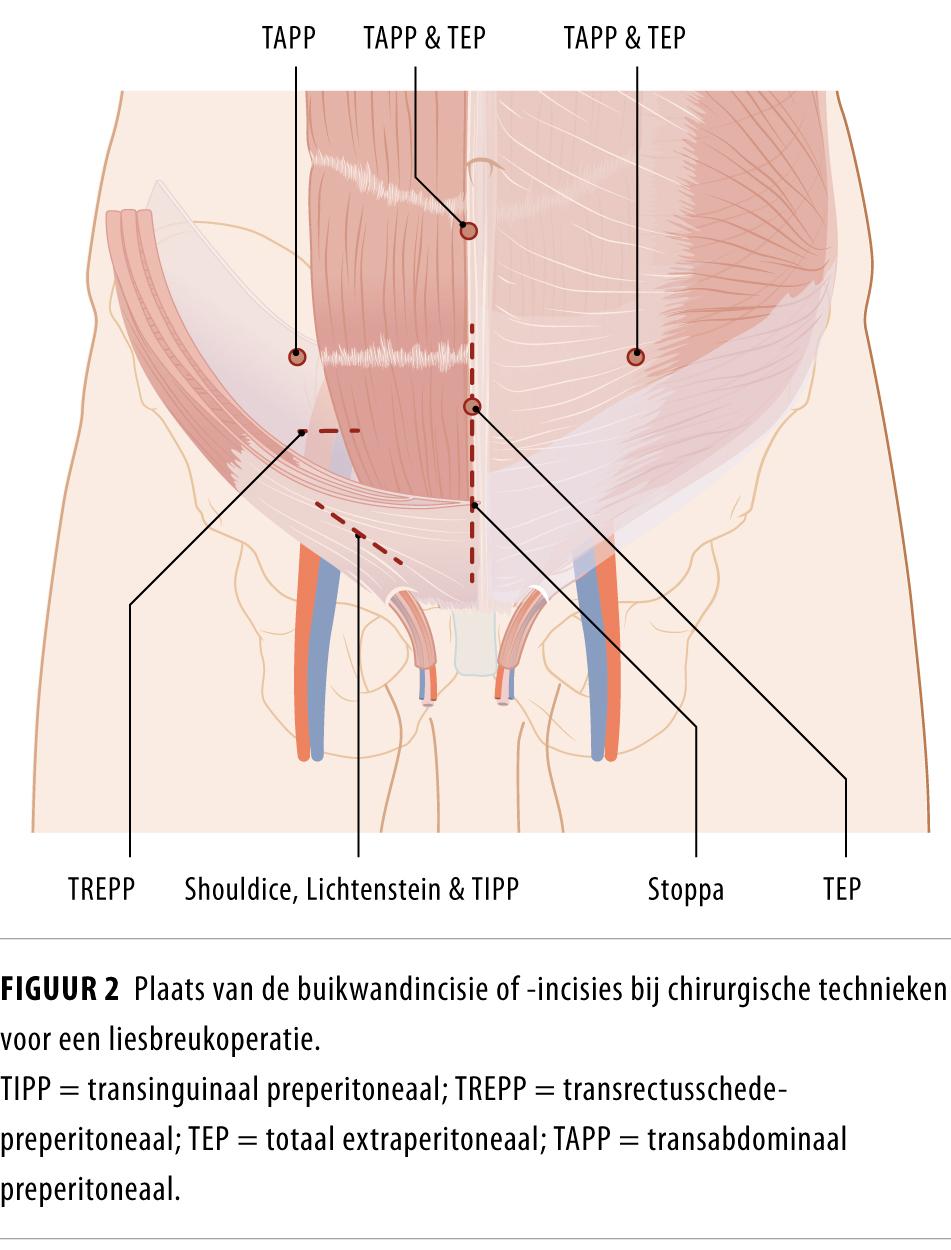
Bij de liesbreukcorrectie volgens Shouldice wordt een incisie gemaakt in de lies (figuur 2), waarbij de breuk wordt gereponeerd en het defect in de buikwand wordt ongedaan gemaakt door meerdere lagen van de buikwand aan elkaar te hechten (figuur 3a).5 Er wordt geen matje geplaatst.

De laatste jaren werd deze techniek bijna niet meer gebruikt, maar door onrust in de media over het gebruik van kunststof matjes en mogelijke complicaties vragen sommige patiënten nu om liesbreukcorrectie zonder mat. Het risico op een recidief is hoog bij deze techniek.
Lichtenstein-techniek
De liesbreukcorrectie volgens Lichtenstein is nog steeds de meest gebruikte open techniek.6 Ook bij deze procedure wordt de incisie in de lies gemaakt (zie figuur 2). De breuk wordt gecorrigeerd door de plaatsing van een matje, dat wordt ingehecht tussen twee spierlagen van de buikwand: de M. obliquus internus abdominis en het peesblad van de M. obliquus externus abdominis (figuur 3b).
Aangezien tussen deze spierlagen ook de sensibele zenuwen van de liesregio liggen, is het percentage patiënten met chronische pijn na deze operatie relatief hoog.
Open posterieure benadering
Transinguinaal preperitoneaal
De transinguinale preperitoneale (TIPP) liesbreukcorrectie is een variatie op de open liesbreukcorrectie volgens Lichtenstein en werd in 2006 voor het eerst beschreven.7 Bij deze procedure is de incisie en de benadering aanvankelijk hetzelfde als bij de Lichtenstein-techniek (zie figuur 2), maar passeert de chirurg alle lagen van de buikwand in het liesgebied om het matje in de preperitoneale ruimte te plaatsen (figuur 3c).
Gezien de preperitoneale positie van de mat is het percentage patiënten dat postoperatieve pijn heeft relatief laag. Een nadeel van deze techniek is dat er in de liesregio zowel anterieur als posterieur littekenweefsel ontstaat, wat het kiezen van een techniek bij het ontstaan van een recidief moeilijk maakt. De uitkomsten van deze techniek zijn nog onvoldoende onderzocht.
Transrectusschede-preperitoneaal
De transrectusschede-preperitoneale (TREPP) procedure is de recentst ontwikkelde open liesbreukcorrectie in Nederland en is geïntroduceerd vanuit het ziekenhuis St Jansdal in Harderwijk.8 Ook bij deze techniek wordt het matje preperitoneaal geplaatst (zie figuur 3c). De incisie wordt hierbij echter niet in de lies geplaatst, maar enkele centimeters onder de navel, ter hoogte van de laterale rectusschede (zie figuur 2). Hierbij blijft de liesregio anatomisch intact en liggen de sensibele zenuwen van de liesregio niet in het operatiegebied.
Ook deze techniek is in Nederland vrij nieuw. De resultaten zijn te beperkt om aanbevelingen te kunnen doen.
Stoppa-techniek
De liesbreukcorrectie volgens Stoppa wordt sinds haar intreden in 1973 nog steeds toegepast,9 maar is een grote operatie die met name geïndiceerd is bij forse (bilaterale) scrotale breuken, om een grote toegang te verkrijgen tot de preperitoneale ruimte. Via een verticale incisie in de onderbuik wordt de preperitoneale ruimte benaderd (zie figuur 2), waar het matje wordt geplaatst (zie figuur 3c). Bij de Stoppa-techniek opereert men niet in het lieskanaal.
Het herstel na de operatie is relatief lang.
Laparoscopische posterieure benadering
Totaal extraperitoneaal
De totale extraperitoneale (TEP) liesbreukcorrectie is een operatietechniek die steeds vaker wordt uitgevoerd vanwege het snelle herstel en het lage percentage patiënten dat nadien pijn heeft.10-12 De TEP-procedure wordt gezien als de laparoscopische versie van de Stoppa-techniek. De benadering is via 3 kleine incisies (zie figuur 2). Tijdens de operatie blijft de chirurg buiten het peritoneum en wordt het matje preperitoneaal geplaatst (zie figuur 3c).
Een nadeel is dat de TEP-techniek een technisch ingewikkelde ingreep is met een lange leercurve. Ruime expertise is daarom nodig.
Transabdominaal preperitoneaal
Bij de transabdominale preperitoneale (TAPP) liesbreukcorrectie wordt de breuk eveneens via 3 kleine incisies benaderd (zie figuur 2).13,14 Hierbij opereert men echter intraperitoneaal. Om het matje in de preperitoneale ruimte te kunnen plaatsen (zie figuur 3c), wordt het peritoneum daarom eerst geopend om daarna weer te worden gesloten met bijvoorbeeld hechtingen of nietjes (‘staples’).
Net als bij de TEPP- is het herstel na de TAPP-procedure snel en het risico op chronische pijn laag, maar kent de techniek een relatief lange leercurve.
Toepassing
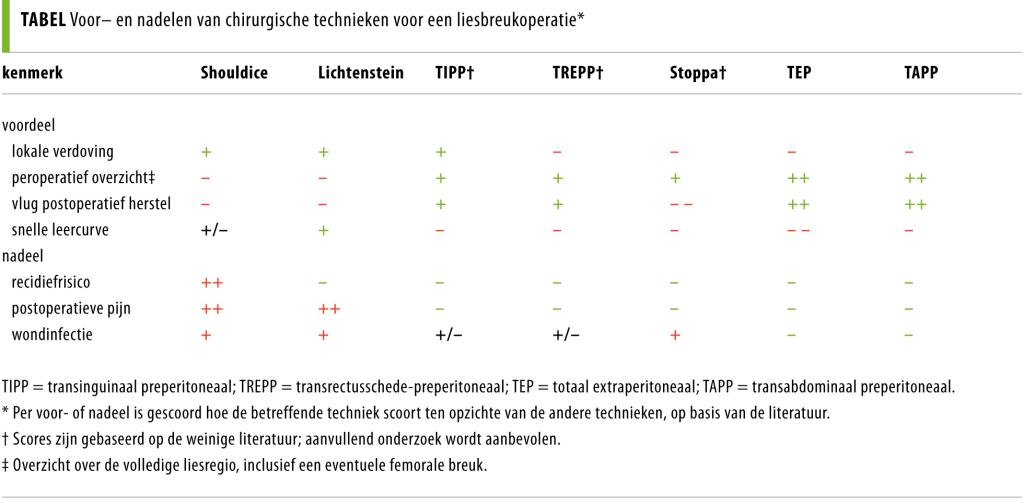
In de tabel zijn de voor- en nadelen van elke besproken techniek samengevat. Wat de beste techniek is voor de behandeling van een liesbreuk is afhankelijk van de leeftijd van de patiënt, comorbiditeit, eventuele eerdere operaties, het type breuk, de wens van de patiënt en de chirurgische expertise. De ‘World guidelines for groin hernia management’ is opgesteld door een internationale groep chirurgen, de HerniaSurge Group, en biedt houvast bij het maken van een keuze voor een bepaalde techniek; deze richtlijn zal in het eerste kwartaal van 2018 worden gepubliceerd. De situatie in Nederland is echter in een aantal opzichten niet vergelijkbaar met die in andere landen en continenten en daarom wordt momenteel een richtlijn geschreven die toepasbaar is voor liesbreukchirurgie in Nederland.
Kinderen
Bij kinderen tot 18 jaar met een liesbreuk wordt afgezien van de plaatsing van een matje. De oorzaak van de liesbreuk bij kinderen ligt namelijk niet in een zwakte van de achterwand, maar in het onvolledig sluiten van de processus vaginalis, dit is de embryologische uitstulping van het buikvlies waarlangs bij jongens de testis afdaalt naar het scrotum. De behandeling bestaat uit resectie van de breukzak.
Ouderen met comorbiditeit
Bij oudere patiënten met veel comorbiditeit kan volledige narcose gevaarlijk zijn of is spinale anesthesie bezwaarlijk. Soms wordt dan gekozen voor lokale verdoving. De Lichtenstein-techniek is veilig en geschikt om onder lokale verdoving uit te voeren en kan bij deze patiëntengroep de voorkeur hebben.
Vrouwen en de femorale breuk
Een femorale breuk (ook wel ‘dijbeenbreuk’ of ‘damesliesbreuk’ genoemd) is een breuk waarbij de buikinhoud uitstulpt in het dijbeenkanaal (canalis femoralis). De femorale breuk is lastig te diagnosticeren en wordt makkelijk gemist bij een anterieure benadering volgens Lichtenstein.
De femorale breuk komt 4 keer vaker voor bij vrouwen dan bij mannen. Bij vrouwen met een liesbreuk wordt daarom aangeraden om standaard een laparoscopische liesbreukbehandeling te verrichten, om een eventuele femorale breuk niet te missen.
Mannen
Bij gezonde mannen met een eerste enkelzijdige liesbreuk wordt een laparoscopische TEP- of TAPP-procedure aangeraden vanwege het lage percentage patiënten met postoperatieve pijn en het vlotte herstel. De resultaten zijn echter sterk afhankelijk van de expertise van de chirurg. Als de betrokken chirurg onvoldoende laparoscopische ervaring heeft, heeft de Lichtenstein-techniek de voorkeur.
Recidief
Het risico op een recidief van een liesbreuk varieert in Nederland van 1-11% en is afhankelijk van het type breuk, de techniek en de chirurgische expertise. De beste techniek voor het opheffen van een recidief is afhankelijk van de techniek die bij de eerste operatie werd uitgevoerd: een recidief na een anterieure benadering vraagt om een posterieure benadering en omgekeerd, vanwege littekenvorming die bij de eerdere operatie is ontstaan.
Literatuur
StatLine. Centraal Bureau voor Statistiek. http://statline.cbs.nl/Statweb, geraadpleegd op 1 mei 2017.
Bassini E. Ueber die Behandlung des Leistenbruches. Langenbecks Arch Klin Chir. 1890;40:429-76.
Read RC. Herniology: past, present, and future. Hernia. 2009;13:577-80. Medlinedoi:10.1007/s10029-009-0582-2
Schouten N, Simmermacher RK, van Dalen T, et al. Is there an end of the learning curve of endoscopic totally extraperitoneal (TEP) hernia repair? Surg Endosc. 2013;27:789-94. Medlinedoi:10.1007/s00464-012-2512-0
Shouldice EE. Surgical treatment of hernia. Ont Med Rev. 1945;2:43.
Lichtenstein IL, Shore JM. Simplified repair of femoral and recurrent inguinal hernias by a plug technic. Am J Surg. 1974;128:439-44. Medlinedoi:10.1016/0002-9610(74)90189-5
Pélissier EP. Pelissier EP Inguinal hernia: preperitoneal placement of a memory-ring patch by anterior approach. Preliminary experience. Hernia. 2006;10:248-52.Medlinedoi:10.1007/s10029-006-0079-1
Prins MW, Voropai DA. C.J.H.M van Laarhoven, W.L. Akkersdijk. De transrectusschede-preperitoneale procedure. Een veilige, effectieve en goedkope chirurgische benadering voor een liesbreuk? Ned Tijdschr Geneeskd. 2013;156:A6048 Medline.
Stoppa R, et al. Procedé original de plastie des hernies de l’aine: l’interposition sans fixation d’une prothèse en tulle de Dacron par voie médiane sous-péritonéale. Rev Med Picardie. 1972;1:46-8.
McKernan J. Laparoscopic repair of inguinal hernias using a totally extraperitoneal prosthetic approach. Sur Endosc. 1993;7:26-8.
Stoker DL, Spiegelhalter DJ, Singh R, Wellwood JM. Laparoscopic versus open inguinal hernia repair: randomised prospective trial. Lancet. 1994;343:1243-5. Medlinedoi:10.1016/S0140-6736(94)92148-2
Burgmans JP, Voorbrood CE, Simmermacher RK, et al. Long-term results of a randomized double-blinded prospective trial of a lightweight (ultrapro) versus a heavyweight mesh (prolene) in laparoscopic total extraperitoneal inguinal hernia repair (TULP-trial). Ann Surg. 2016;263:862-6. Medlinedoi:10.1097/SLA.0000000000001579
Hawasli A. Laparoscopic inguinal herniorrhaphy: classification and 1 year experience. J Laparoend Surg. 1992;2:137-43. Medline
Corbitt JD Jr. Transabdominal preperitoneal herniorrhaphy. Surg Laparosc Endosc. 1993;3:328-32 Medline.





Bij kinderen geen resectie breukzak
Jammer dat de auteurs niet meteen aan het begin van hun artikel hebben vermeld dat dit alleen zou gaan over liesbreuken bij vollwassen, dan hadden zij de fout kunnen vermijden die nu verderop wordt gemaakt over de toepassing bij kinderen van de door hen eerder in het artikel beschreven operatietechnieken. Een liesbreuk bij een kind is een aangeboren afwijking, namelijk een open processus vaginalis. Dat wordt nog wel correct vermeld. Maar de therapie is het afsluiten hiervan, niet de resectie van de breukzak, want er is immers geen sprake van een breuk.
Jan C. Molenaar, emeritus hoogleraar Kinderheelkunde
Complicaties van matjes: pijn en blaasletsel
Als uroloog zie ik sinds de introductie van matjes bij liesbreuk correcties in toenemende mate pijnklachten in het verzorgingsgebied van de n. genitofemoralis. Deze complicatie treedt doorgaans pas laat op en wordt door huisartsen vaak toegeschreven aan scrotale problematiek. Hierdoor zal deze complicatie waarschijnlijk niet bekend zijn bij de auteurs. Ook is er door de TEP en vergelijkbare laparoscopische technieken een nieuwe complicatie geintroduceerd: blaasletsel. Al met al voor mij als uroloog een reden om patienten met een liesbreuk - die ik nogal eens zie - een matloze operatietechniek te adviseren.
Joop Noordzij, uroloog, Ziekenhuis Amstelland