Afgelopen zomer stelde de overheid een negatieve SARS-CoV-2-testuitslag verplicht om toegang te kunnen krijgen tot evenementen, in de hoop daarmee de verspreiding van het virus tegen te gaan. Massaal testen werd mogelijk op bijna 80 locaties met capaciteit voor 400.000 testafnamen per dag. Maar wat levert al dat testen ons op? En wegen de baten wel op tegen de kosten?
artikel
De covid-19-epidemie houdt ons al ruim anderhalf jaar in zijn greep en heeft op vele fronten een grote impact. Het is logisch dat we proberen hier zo snel mogelijk vanaf te komen. We willen volgende opvlammingen voorkomen en het risico op overbelasting van onze Intensive Care(IC)-afdelingen en andere ziekenhuis- en zorgcapaciteit minimaliseren. Ook zijn terugkerende noodmaatregelen onwenselijk.
Bij veel beleidsmakers en bij sommige artsen leeft het idee dat onder andere het massaal testen van asymptomatische personen voor toegang tot evenementen een belangrijk hulpmiddel is bij het voorkomen van verspreiding van het virus. Tevens wordt aangenomen dat we hierbij minimale onbedoelde bijeffecten hebben, zoals een enkeling met een fout-positieve testuitslag, en dat de aanpak eigenlijk geen gevaar vormt.
We moeten echter onder ogen zien dat beide redeneringen niet opgaan, en dat dit des te schrijnender is aangezien dit beleid aanmerkelijke economische en sociale lasten met zich meebrengt. Dit zullen we demonstreren met 2 rekenvoorbeelden.
Het Coronadashboard van de overheid van week 31 (eerste week van augustus) liet ons 11,9 positieve (PCR)tests per 100.000 inwoners zien. Cijfers over de precieze prevalentie zijn niet te vinden en ook lastig te berekenen; niet iedere zieke belandt in het ziekenhuis en niet iedere zieke laat zich testen. Wel staat vast dat we momenteel een zeer lage prevalentie zien, net als vorig jaar rond deze tijd. We rekenen daarom met 2 scenario’s, waarbij de eerste is gebaseerd op de resultaten van de Fieldlab-experimenten (gezonde vrijwilligers) en de andere bij een fictief zeer hoge prevalentie van 10%, waarbij dus 1 op de 10 mensen in de totale populatie covid-19 heeft.
Fout-positieven
Bij Fieldlab-experimenten tijdens een periode waarin de prevalentie laag is – zoals momenteel het geval is – is gebleken dat gemiddeld 0,15% van de deelnemers een positieve testuitslag heeft. Stel, er worden dagelijks 200.000 deelnemers getest – dat is de helft van de maximale sneltestcapaciteit, zoals deze zomer werd beoogd – dan hebben 300 personen een positieve testuitslag. Uit de recente Cochrane-review blijkt dat de SARS-CoV-2-antigeen(snel)tests in een gezonde populatie een specificiteit (het percentage terecht negatieve testuitslagen) hebben van gemiddeld 99% en een sensitiviteit (het percentage terecht positieve testuitslagen) van gemiddeld 70%; het percentage fout-positieven is daarbij 72%.1 Als we deze gegevens integreren in de gegevens van de Fieldlab-experimenten dan zijn dus maar liefst 216 van de 300 positieve testuitslagen onjuist (figuur 1). Deze 216 niet met SARS-CoV-2-besmette, gezonde mensen wordt onterecht de toegang tot een evenement ontzegd en mogelijk quarantaine opgelegd. De overige 84 van de 300 mensen hebben mogelijk ook een positieve PCR-testuitslag, waarbij nog niet zeker is dat ze ook ziek of besmettelijk zijn, en worden mogelijk terecht de toegang ontzegd. De sneltests zijn immers gevalideerd met de PCR-test als gouden standaard. Over deze PCR-test valt ook het één en ander te zeggen, maar dat laten we hier even buiten beschouwing.2
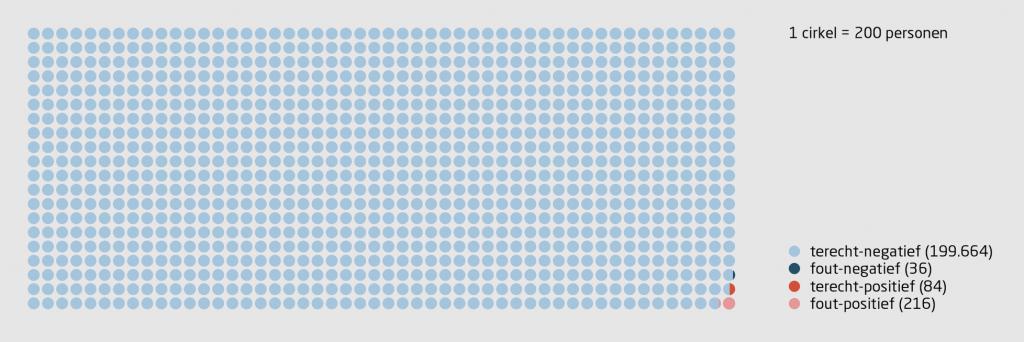
Terecht-negatieven zijn de personen met een negatieve testuitslag die zeer waarschijnlijk ook een negatieve PCR-testuitslag hadden, andersom geldt dit voor de terecht-positieven. De fout-negatieven zijn de mensen met een negatieve antigeentestuitslag die waarschijnlijk toch een positieve PCR-testuitslag hadden en mogelijk ziek of besmettelijk zijn. Andersom geldt dit voor de fout-positieven, die waarschijnlijk onterecht als ziek worden aangemerkt.
Fout-negatieven
Bij 36 van de 200.000 geteste deelnemers wordt onterecht aangenomen dat ze gezond zijn; dit zijn fout-negatieve testuitslagen. Deze 36 onopgemerkte mensen met mogelijk een positieve PCR-testuitslag of die potentieel besmettelijk zijn, krijgen op basis van de antigeentestuitslag toch toegang tot betreffende evenement of locatie.
Lage prevalentie Wanneer de prevalentie laag is zien we dus dat de meerderheid van de positieve tests een foutief resultaat geeft, dus dat de meerderheid van deze deelnemers onterecht de toegang wordt ontzegd. Daarentegen laten we nog steeds een derde van de totale covid-19-positieve groep onterecht binnen. Met andere woorden: het betreft hier een zeer dure, onnodige handeling die de één een gevoel van schijnveiligheid geeft en de ander indirect dwingt een inbreuk op de lichamelijke integriteit en het zelfbeschikkingsrecht te ondergaan.
Hoge prevalentie Wanneer de prevalentie veel hoger is, zoals in ons voorbeeld van 10%, levert deze manier van massaal testen voor toegang nog veel meer fout-negatieven op. Bij hetzelfde aantal van 200.000 deelnemers, van wie er dan 20.000 covid-19 hebben (10%), en een gelijkblijvende sensitiviteit (70%) en specificiteit (99%), zouden er 6000 potentieel besmettelijke personen worden gemist; een sensitiviteit van 70% betekent 30% fout-negatieven. Deze 6000 individuen zouden toch worden toegelaten tot het evenement. En aan 1800 fout-positieven (1% van 180.000 zonder covid-19) zou onterecht de toegang worden ontzegd (figuur 2).

Bij het massaal testen voor toegang bij asymptomatische mensen in het geval van een lage prevalentie is het aantal mensen dat werkelijk SARS-CoV-2-positief is zeer laag ten opzichte van het totaal. Het is maar de vraag of de verspreiding van het virus in dat geval significant verlaagd wordt door massaal te testen. De verspreiding hangt namelijk van diverse factoren af, zoals de mate van ventilatie (binnen versus buiten), het soort activiteit, de medische kenmerken van de aanwezigen en niet in de laatste plaats het type virus(variant). Daarbij is een positieve testuitslag niet identiek aan besmetting en is besmetting op haar beurt niet synoniem aan (ernstig) ziek worden of het ontwikkelen van langdurige klachten.
Daarentegen wordt een groep deelnemers benadeeld doordat hen onterecht de toegang wordt geweigerd en quarantaine wordt opgelegd. Bij een hoge prevalentie in de populatie, zoals te zien is in ons voorbeeld van 10%, draait de ratio fout-negatieven versus fout-positieven om (zie figuur 1 en 2) en wordt dit systeem van toegangstesten onveilig.
Het komt erop neer dat de gewenste eenheidsworst qua testbeleid niet bestaat. In de ziekenhuizen worden tests voor SARS-CoV-2 zeer zinnig toegepast, dat wil zeggen: de soort tests (kwantitatieve ‘reverse transcription’-PCR vs. antigeentest), de afkapwaarde (‘cycle treshold’(Ct)-waarde), de manier van afnemen en het moment van afname worden meegenomen. Daarbij wordt steeds op patiëntniveau gekeken naar deze losse parameters en wordt de testuitslag vervolgens in dat licht gewogen. Maken we vandaaruit de sprong naar het blind zelftesten van willekeurige personen, dan kan zelfs een test met optimale eigenschappen niet zorgen voor een zinnige uitkomst, wat vergelijkbaar is met het testen van mannen op zwangerschap.
Daarbij kan opgemerkt worden dat een diner in een klein, slecht geventileerd restaurant met overwegend 60-plussers van een evident andere orde is wat betreft het risico op ziekenhuisbelasting, dan een dancefeest in de openlucht. Ook moet worden meegewogen dat de opbouw van natuurlijke immuniteit onder de gezonde bevolking van grote meerwaarde is op populatieniveau.
Zelfs al was het testen gratis, dan nog biedt het dus niet de gewenste zekerheid. Het is echter niet gratis. En dat botst met de normen over zinnige en zuinige zorg.
Kosten
Voor Testen voor Toegang zijn inmiddels bijna 80 nieuwe testlocaties opgebouwd door meerdere commerciële aanbieders, onder de vlag van Stichting Open Nederland. Dit betreft een exclusieve opdrachtverlening van het ministerie van VWS (zonder aanbesteding), waardoor andere testaanbieders niet toegestaan zijn.
De financiële constructie bestaat uit een vast bedrag van 430.000 euro per dag voor het huren en inrichten van de locaties, een variabele vergoeding per uur afhankelijk van de benodigde capaciteit aan personele inzet. Dit is wat het kost, ook als er nauwelijks wordt getest. Daarbij komt nog de prijs per testkit: 5 euro per stuk.
Tot nog toe werd nog geen 3% van deze ingekochte testcapaciteit per dag ingezet.3 De bedoeling was dat het aantal afgenomen tests voor toegang deze zomer verder zou stijgen naar 400.000 per dag. Dat aantal is door de beperkingen voor het organiseren van evenementen echter waarschijnlijk niet gehaald. De hiermee gemoeide kosten bedragen ruim 2 miljoen euro per dag, 60 miljoen euro per maand.4 Ter vergelijking: deze maandelijkse kosten komen overeen met de jaarlijkse kosten voor het bevolkingsonderzoek naar borstkanker.5
De kosten voor dit massaal-testenbeleid zijn onevenredig hoog, zowel in het scenario met een hoge als met een lage prevalentie. Testen bij een asymptomatische populatie levert door de niet-optimale sensitiviteit in geen enkel scenario de gewenste (of verwachte) 100%-veiligheid op. Geweigerde mensen zijn niet per definitie ziek en andersom kunnen mensen die doorgelaten worden dat zeker wel zijn. De vraag is hoe rechtvaardig dit is. Bij een collectief belang mag van een individu een offer verlangd worden. Het huidige systeem is echter verre van waterdicht, waardoor er geen sprake is van dit collectieve belang (verhoogde veiligheid) en dus geen rechtvaardiging voor de offers die voortkomen uit dit overheidsbeleid.
Er is te weinig bekend over de effectiviteit van toegangstests als middel voor gedragsmanipulatie en de kosten ervan zijn te hoog om de tests voor dit doel in te zetten. Een uitgebreide kosten-batenanalyse voor het massaal-testenscenario versus een alles-loslatenscenario is onmogelijk, vanwege de vele variabelen en onzekere parameters, zoals de kosten van mentale schade, de kosten van mogelijk overbelaste zorg, het effect van mogelijke bescherming van risicogroepen door vaccinatie, vroegtijdige interventie of leefstijladviezen, enzovoort. De achterliggende vraag is hoe we moeten kijken naar de overlijdenscijfers, de ziektelast en belasting van de zorg, in relatie tot de eventueel te nemen maatregelen. Dit reikt verder dan de scope van dit artikel. Door nu massaal te gaan testen nemen we een afslag waar we niet makkelijk meer uitkomen. Elke volgende epidemie zal weer aanleiding geven tot vergelijkbare maatregelen, waarvan de effectiviteit nog niet eenduidig vaststaat, gezien de vooralsnog ontbrekende consensus hierover.
Tot slot
Zinnige en zuinige zorg was tot voor kort ook een belangrijke pijler in het beleid van zorgverzekeraars. Zorginstituut Nederland definieert zinnige zorg als ‘niet meer dan nodig en niet minder dan noodzakelijk’. Iedere euro uitgegeven aan niet-effectieve toegangstests, kan niet meer uitgegeven worden aan belangrijke zorgvoorzieningen. Dit staat in schril contrast met gebieden waar dit geld wel zeer zinnig besteed kan worden, zoals aan adequate cao’s voor zorgpersoneel, inhaalzorg of preventie van welvaartsziekten (tevens de belangrijkste risicofactoren voor ernstige covid-19).
Wij pleiten daarom voor een beleid waarbij alleen getest wordt bij klachten, mits dat consequenties heeft voor de vervolghandelingen. Anders blijft het advies: blijf thuis en houdt afstand bij klachten, nies in de elleboog en was de handen voldoende.
In deze discussie is het bepalend of iemand een believer of een non-believer is als het gaat om de relevantie van de kans op asymptomatische, ziekmakende virusoverdracht als epidemische ‘driver’.6,7 Hierover zijn de meningen verdeeld.
Kortom: stop met massaal testen voor toegang. Het betreft een schijnveiligheid die duur wordt verkocht.
Literatuur
Dinnes J, Deeks JJ, Berhane S, et al; Cochrane COVID-19 Diagnostic Test Accuracy Group. Rapid, point-of-care antigen and molecular-based tests for diagnosis of SARS-CoV-2 infection. Cochrane Database Syst Rev. 2021;3:CD013705. Medline
Stang A, Robers J, Schonert B, et al. The performance of the SARS-CoV-2 RT-PCR test as a tool for detecting SARS-CoV-2 infection in the population. J Infect. 2021;83:237-79. doi:10.1016/j.jinf.2021.05.022. Medline
Rosman C. Sneltesten kosten overheid honderden miljoenen euro’s, slechts 10 procent capaciteit echt gebruikt. Algemeen Dagblad. 8 juni 2021.
Bollen T. Ongebruikte capaciteit ‘testen voor toegang’ kost belastingbetaler bijna half miljoen per dag. Follow the money. 15 juni 2021.
Landelijke evaluatie van bevolkingsonderzoek naar borstkanker in Nederland 2004-2014. Rotterdam: Landelijk Evaluatie Team voor bevolkingsonderzoek naar Borstkanker; 2019.
Cevik M, Tate M, Lloyd O, Maraolo AE, Schafers J, Ho A. SARS-CoV-2, SARS-CoV, and MERS-CoV viral load dynamics, duration of viral shedding, and infectiousness: a systematic review and meta-analysis. Lancet Microbe. 2021;2:e13-22. doi:10.1016/S2666-5247(20)30172-5. Medline
Van Kampen JJA, van de Vijver DAMC, Fraaij PLA, et al. Duration and key determinants of infectious virus shedding in hospitalized patients with coronavirus disease-2019 (COVID-19). Nat Commun. 2021;12:267. doi:10.1038/s41467-020-20568-4. Medline





Testen voor toegang
In het artikel van Doesburg et al. wordt treffend aangegeven dat massaal testen voor toegang geen effectieve en zuinige zorg is. Het is m.i. een terecht pleidooi voor vaccineren, omdat in dat geval in ieder geval uitgegaan kan worden van adequate bescherming. Het is nog steeds geen garantie tegen besmetting, maar wel een duidelijk verlaagde kans op ernstige ziekte, en daarmee een veilige toegang tot evenementen, onder de voorwaarde dat er dan ook adequaat gecontroleerd wordt. Of de auteurs dit resultaat bedoelen waag ik te betwijfelen, maar het vormt m.i. wel een sterk argument voor de vaccinatie strategie.
Geert Koster, bedrijfsarts, Quintus Five Groep
reactie auteurs
Dank voor de reactie op ons discussie artikel. Het klopt dat deze vaccins bescherming bieden tegen ernstige ziekte. Inmiddels is ook bekend dat 98% (!) van de bevolking nauwelijks ziek wordt, en slechts 1,5% en 0,35% respectievelijk in het ziekenhuis belandt, of op de IC. (https://www.volksgezondheidtoekomstverkenning.nl/c-vtv/covid-19/ziekte). Wat betreft het voorkómen van ernstige ziekte hebben we het dus over 1,85% van de bevolking. Het pleidooi voor vaccinatie zou dus geen betrekking moeten hebben op de overige ruim 98%, die niet in het ziekenhuis zullen belanden. Dit betreft vooral mensen onder de 70 jaar zonder ernstig overgewicht of andere risicofactoren.
De praktijk laat (ook in Nederland) inmiddels zien dat vaccinatie geen garantie is voor het wegblijven van besmetting en ziekte, zoals u terecht ook benoemt, en dat het dus zeer de vraag is of de vaccins de beoogde adequate bescherming bieden.
In the Lancet Infectious Diseases werd bijvoorbeeld vorige maand gerapporteerd dat er inderdaad 'doorbraakinfecties' plaatsvinden. (Zie https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(21)0055…)
Dit wordt tevens bevestigd door een recente submission in Nature News: Covid-19 vaccins beschermen tegen transmissie, ook bij de delta variant, maar doen dat slechts voor een beperkte duur. Al 4-5 maanden na de vaccinatie is de kans op transmissie na besmetting vergelijkbaar met die van niet-gevaccineerden. https://www.nature.com/articles/d41586-021-02689-y#ref-CR1 en https://www.medrxiv.org/content/10.1101/2021.08.25.21262584v1
Het lijkt daarom toenemend waarschijnlijk dat vaccinatie alleen bescherming zal geven voor de gevaccineerde, gedurende korte tijd, en dat dit daarmee dus geen duurzame oplossing is. Natuurlijke immuniteit lijkt langer bescherming te bieden, minstens zeven maanden met een effectiviteit van circa 95%, zoals een populatiestudie in Qatar laat zien (https://www.thelancet.com/journals/eclinm/article/PIIS2589-5370(21)0014…) en biedt daarmee een adequate bescherming voor de niet-risico groepen. Dat gaat dus op voor ruim 98% van de bevolking. Degenen die tot de risicogroepen behoren kunnen zich adequaat beschermen. Een (aanvullend) vaccin kan hierbij voor de betreffende doelgroepen een te overwegen vrijwillige keuze zijn.
Conclusie: als we het hebben over zinnige en zuinige zorg, dan is het massaal vaccineren van de hele bevolking tegen dit virus, net als het massaal testen, een dure en onzinnige oplossing. Daarom blijft ons pleidooi - zoals we al verwoordden in het artikel- vooral dat ‘bij klachten thuis te blijven’ zinvol is.
namens de auteurs,
Dr. Marjolein Doesburg-van Kleffens, specialist laboratoriumgeneeskunde klinsiche chemie
(denk) fout
Er zit m.i. een (denk) fout in dit artikel.
Onder het kopje "Fout-positieven" staat dat de specificiteit van 99%. Dat betekent dat bij een prevalentie van 0%, 99% van de getestte personen (terecht) negatief test. En 1% positief; de 'vals-positieven'.
Er staat verder (althans af te leiden) dat van 200.000 testen er 300 positief waren.
Op basis van de specificiteit van 99% mochten we 2000 (0,01*200.000) positieve testresultaten verwachten (allen overigens 'vals-positief').
Er klopt dus iets niet. Bij prevalentie 0,00% zou een specificiteit van 99,85% de 'gewenste' 300 (vals!) positieve resultaten geven.
Bij de gegeven prevalentie van 0, 15%, specificiteit van 99% en sensitiviteit van 70% zouden we 2207 positieve testresultaten mogen verwachten.
210 Positief (terecht), 90 vals negatief en 1997 vals positief.
Geeft overigens een vals-positief percentage van ruim 90%
Conclusie: met 300 positieve testresultaten op een populatie van 200.000 kun je helemaal geen enkele conclusie aan de testresultaten verbinden; je bent 'ruis' aan het meten.
De fout die de auteurs maken is dat het percentage positieve testresultaten als 'Prevalentie' genomen wordt. Dat is niet juist.
Desgewenst kan ik een eenvoudig Excel bestand toesturen waarin u zelf kan narekenen en verschillende parameters kan veranderen.
Peter van de Neste, meerjarenplanner