Beste collega’s,
In dit artikel bespreken we een verwekker van dermatomycose die sinds kort in Nederland opduikt: Trichophyton indotineae. Wanneer moet je bedacht zijn op deze hardnekkige schimmel? En hoe behandel je hem?
Samenvatting
Trichophyton indotineae is een nieuwe dermatofyt die voornamelijk voorkomt op het Indisch subcontinent. Deze soort veroorzaakt een uitgebreide, hardnekkige dermatomycose, zoals tinea corporis, tinea cruris en tinea faciei. In Europa hebben de meeste patiënten met deze dermatomycose een epidemiologische link naar het Indisch subcontinent of omringende gebieden. T. indotineae vertoont vaak resistentie tegen terbinafine. Bewustwording en vroegtijdige herkenning van T. indotineae-infecties zijn essentieel om verspreiding in de bevolking en langdurige recidieven bij patiënten te voorkomen. De behandeling vereist een agressieve aanpak met combinatietherapie van orale en topische antifungale middelen. Een gevoeligheidsbepaling helpt bij het vaststellen van de meest effectieve behandeling.
Kernpunten
- Trichophyton indotineae veroorzaakt een hardnekkige dermatomycose, vooral in de liesstreek.
- Deze verwekker komt veel voor in landen van het Indisch subcontinent en aangrenzende gebieden, en wordt in Europa voornamelijk gevonden bij patiënten met een epidemiologische link naar deze regio.
- T. indotineae kan worden aangetoond door kweek of PCR van huidschilfers; bij de aanvraag van de bepaling moet de verdenking op T. indotineae kenbaar worden gemaakt.
- Gangbare antimycotica hebben vaak geen of onvoldoende effect op T. indotineae; deze verwekker is vaak verminderd gevoelig voor terbinafine.
- Agressieve behandeling van T. indotineae met een combinatie van orale en topische medicatie wordt aanbevolen; gevoeligheidsbepaling kan hierbij helpen.
artikel
Dermatomycosen zijn doorgaans goed behandelbaar. Hier kan verandering in komen door de opkomst van Trichophyton indotineae, een schimmelsoort die in Nederland voor het eerst in 2022 werd vastgesteld en die een hardnekkige en uitgebreide dermatomycose veroorzaakt.1 Bij deze schimmel komt resistentie tegen terbinafine veel voor en infecties met T. indotineae reageren vaak niet op standaardtherapie. Voor een adequate behandeling is vroegtijdige herkenning van belang. We beschrijven een patiënt met een reeds lang bestaande infectie met T. indotineae waarbij resistentie voor terbinafine werd aangetoond.
Ziektegeschiedenis
Patiënt, een 53-jarige man, werd doorverwezen naar de dermatoloog vanwege een jeukende huiduitslag die zich langzaam uitbreidde. Deze was ontstaan na een bezoek aan Sri Lanka, waar hij geregeld 1 tot 3 maanden verbleef. De jeuk veroorzaakte slaapproblemen, en de uitgebreide huidafwijkingen leidden tot schaamte en vermijdingsgedrag. Tijdens het lichamelijk onderzoek werden confluerende erythematosquameuze plaques waargenomen, die grote delen van het onderlichaam en de benen besloegen (figuur). Handen en nagels waren niet aangedaan. Op basis van het klinische beeld werd gedacht aan een dermatomycose.
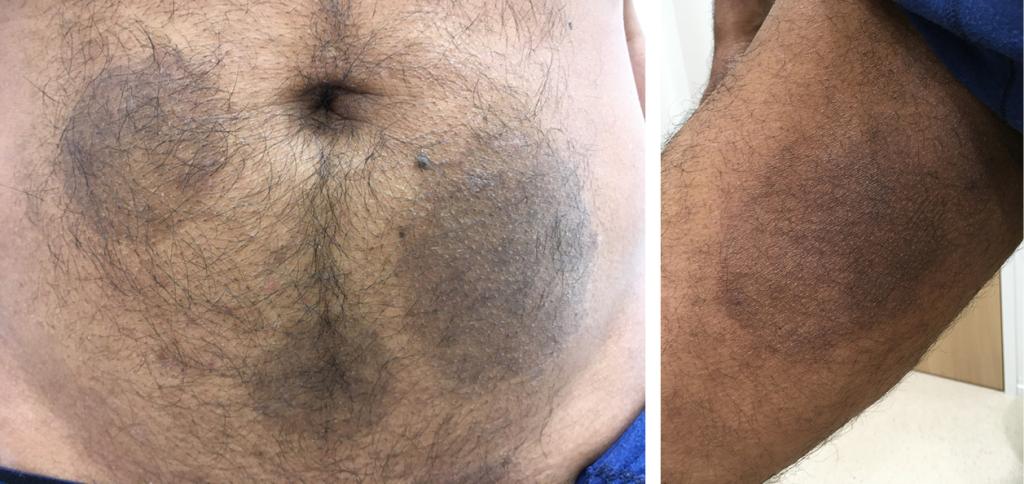
De patiënt was drie jaar eerder al behandeld met itraconazol (200 mg 1 dd gedurende 6 weken) met slechts gedeeltelijk effect. Dit jaar was hij opnieuw begonnen met itraconazol (100 mg 1 dd per os gedurende 4 weken), maar zonder succes. Omdat de orale therapie niet aansloeg, werden huidbiopten afgenomen voor schimmelkweek. In het medisch microbiologisch laboratorium werd een dermatofyt gekweekt, die met sequentieanalyse werd geïdentificeerd als T. indotineae. Gevoeligheidstesten toonden verminderde gevoeligheid voor terbinafine aan.
Hierop werd besloten te starten met een combinatie van itraconazolsuspensie (200 mg 2 dd per os, later verlaagd naar 100 mg 2 dd per os op geleide van dalspiegels) onder controle van de dalspiegels en de leverfunctie, samen met topicale ciclopiroxcrème. Na 16 weken behandeling waren de huidafwijkingen sterk verminderd, waarna de orale behandeling werd stopgezet. De topicale behandeling met ciclopirox werd voortgezet. De patiënt verdween vervolgens uit zicht als gevolg van een langdurig verblijf in Zuidoost-Azië.
Beschouwing
Sinds 2016 signaleren dermatologen in India een opkomst van een hardnekkige dermatomycose die vaak slecht reageert op standaardbehandelingen.2 De veroorzaker, T. indotineae, verspreidt zich van mens op mens en veroorzaakt jeukende en uitgebreide vormen van tinea cruris, tinea corporis en tinea faciei.2 Tinea manuum, tinea barbae, tinea pedis, tinea unguium en tinea capitis daarentegen worden niet of slechts zelden waargenomen.3,4
Het eerst bekende geval dateert uit 2004 en sindsdien is er een aanzienlijke toename van het aantal T. indotineae-infecties vastgesteld.5 Tussen 2017 en 2019 bleek T. indotineae in alle onderzochte regio’s in India de meest voorkomende dermatofytsoort te zijn bij patiënten die een arts bezochten.3 Dit is opmerkelijk, omdat voorheen T. rubrum wereldwijd als de meest voorkomende soort werd beschouwd.6 In Europa worden de meeste infecties aangetroffen bij patiënten met een link naar het Indisch subcontinent,1 maar er zijn ook sporadische autochtone gevallen gemeld.1,4,7 De patiënt die wij hier beschrijven had een reisgeschiedenis naar Sri Lanka, waar T. indotineae ook veel voorkomt.
Vaak ongevoelig voor terbinafine
Over het algemeen zijn dermatomycosen makkelijk te behandelen en hebben ze een korte ziekteperiode. Infecties door T. indotineae zijn echter beduidend moeilijker te behandelen en kenmerken zich door een langdurig beloop en een recidiverend karakter. Dit komt enerzijds door antifungale resistentie, maar ook doordat de schimmel intrinsiek minder goed reageert op standaardbehandelschema’s. In een cohort van 64 patiënten met een T. indotineae-infectie bedroeg de gemiddelde duur van de ziekte 8,8 maanden, met een variatie van 3 weken tot 5 jaar.8 De patiënt die wij beschrijven vertoonde een recidiverend beloop dat vergelijkbaar is met het beloop beschreven in dit cohort.
Hoewel de meeste dermatofytensoorten in vitro zeer gevoelig zijn voor antimycotica en resistentie zelden voorkomt, blijkt 30-70% van gekweekte T. indotineae-stammen ongevoelig te zijn voor terbinafine,7 wat doorgaans als eerste keuze wordt gebruikt bij de behandeling van dermatomycosen.8 Bovendien wordt er ook in wisselende mate verminderde gevoeligheid voor azolen waargenomen.5,9 Ook bij onze patiënt werd verminderde gevoeligheid voor terbinafine aangetoond.
Diagnostiek
Dermatomycosen worden veel gezien in de eerste lijn, waar de diagnose meestal à vue wordt gesteld. Alleen bij twijfel over de diagnose, therapiefalen en verdenking op een diepe dermatomycose wordt aanvullende KOH- of laboratoriumdiagnostiek aanbevolen.9 Hiervoor zijn de huidschilfers geschikt die met een pincet of scalpel van de rand van de afwijking verkregen worden. Afname van een standaarduitstrijk (eSwab) is niet geschikt voor PCR of kweek.9
Het aantonen van T. indotineae-infecties in het medisch-microbiologisch laboratorium is echter complex. Veel laboratoria maken gebruik van PCR-testen om dermatofyten aan te tonen. Door de genetische verwantschap tussen T. indotineae, T. mentagrophytes en T. interdigitale wordt T. indotineae met de meestgebruikte PCR-technieken vaak ten onrechte geïdentificeerd als T. mentagrophytes of T. interdigitale.1 Ook als in plaats van PCR een kweek gebruikt wordt, is het moeilijk om onderscheid te maken tussen deze verwante soorten.1 Voor een accurate identificatie van T. indotineae is DNA-sequentieanalyse nodig, die niet in alle laboratoria wordt uitgevoerd. De verwachting is wel dat in de toekomst specifieke PCR-testen voor T. indotineae beschikbaar komen in microbiologische laboratoria.
Een gevoeligheidsbepaling wordt gewoonlijk slechts zelden overwogen vanwege de zeer lage frequentie van resistentie bij de meeste dermatofyten.9 Dit is echter anders bij T. indotineae. Als de initiële antifungale therapie niet aanslaat, kan daarom overwogen worden een gevoeligheidsbepaling uit te voeren, waarna gericht de meest effectieve behandeling kan beginnen. Gespecialiseerde mycologische laboratoria, zoals die van het Nationale Schimmel Referentie Laboratorium (Radboudumc-CWZ Expertisecentrum voor Schimmelinfecties), kunnen andere microbiologische laboratoria ondersteunen bij identificatie en eventueel gevoeligheidsbepaling.
Behandeling
De NHG-standaard Dermatomycosen adviseert om bij milde dermatomycose te beginnen met topicale behandeling met terbinafine of een imidazool gedurende 1-2 weken. Als dit niet effectief is, kan de patiënt overstappen op een geneesmiddel met een ander werkingsmechanisme, zoals ciclopirox.9 Bij onvoldoende resultaat van topicale therapie en bij ernstiger gevallen gaat de patiënt meestal over op terbinafine per os (1 keer per dag 250 mg gedurende 2-4 weken). Specifieke adviezen over de behandeling van T. indotineae worden echter niet gegeven in de NHG-standaard.9
In de internationale literatuur wordt bij uitgebreide infecties door T. indotineae een agressievere behandeling geadviseerd dan de behandeling die gebruikelijk is bij dermatomycosen.10 Experts uit India adviseren een combinatie van topische en orale behandeling, die voortgezet moet worden tot 2 weken na het bereiken van een volledige klinische respons.10 Voor orale behandeling zijn terbinafine en itraconazol geschikt; voor topische therapie komen terbinafine, ciclopirox of miconazol in aanmerking, afhankelijk van de gevoeligheid van de verwekker.10
Beste collega’s, het is van belang bedacht te zijn op infecties met T. indotineae en deze vroegtijdig te herkennen, om een langdurig recidiverend ziekteverloop te voorkomen. Infecties met T. indotineae vereisen een aangepaste behandeling in vergelijking met infecties door andere dermatofyten. Daarom is het wenselijk laagdrempelig microbiologische diagnostiek op deze verwekker in te zetten en daarbij kenbaar te maken dat aan T. indotineae wordt gedacht, zodat adequate aanvullende bepalingen kunnen worden uitgevoerd. Vroege herkenning en identificatie maken het mogelijk om gericht de meest effectieve behandeling te geven.
Aan een infectie met T. indotineae moet gedacht worden bij een uitgebreide dermatomycose van de liesstreek, met name als de patiënt epidemiologisch gezien een link heeft met het Indische subcontinent en omringende landen. De NHG-standaard ‘Dermatomycose’ biedt geen richtlijnen voor infecties met T. indotineae, maar internationaal wordt geadviseerd om een combinatie van topicale en orale behandeling te geven bij aangetoonde infecties met T. indotineae.10 Een gerichte behandeling op basis van een gevoeligheidsbepaling kan nodig zijn, aangezien T. indotineae – in tegenstelling tot andere dermatofyten – verminderd gevoelig kan zijn voor zowel terbinafine als itraconazol.




Reacties