artikel
Dames en Heren,
Voor de patiënt in deze klinische les werd medische hulp ingeroepen wegens een status epilepticus. De uiteindelijke diagnose was opmerkelijk. Deze ziektegeschiedenis onderstreept het belang van alertheid en observatie tijdens de evaluatie van een kind met een opvallend klinisch beloop.
Patiënt A, een jongen van 6 maanden oud, wordt aangemeld bij de alarmcentrale in verband met een reanimatie. De heteroanamnese wijst uit dat de zuigeling gedurende 5 min buiten bewustzijn in de box lag met symmetrisch schokken van armen en benen. Daarna verslapte het kind, stopte met ademhalen, en liep blauw aan. Vader begon daarop met mond-op-mondbeademing.
Wanneer het ambulancepersoneel ter plaatse arriveert, treffen zij de jongen aan met een gegeneraliseerd tonisch-klonisch epileptisch insult met niet-afwijkende vitale functies. 2 maal wordt midazolam intraveneus toegediend, met kortdurend effect. Bij aankomst op de dichtstbijzijnde spoedopvang is er sprake van een status epilepticus. Men slaagt er in eerste instantie niet in de aanval te couperen met midazolam, clonazepam en fenytoïne. Daarop wordt overgegaan op sedatie en intubatie om de vitale functies veilig te stellen. Het kind wordt met spoed overgeplaatst naar de kinder-IC van het Universitair Medisch Centrum (UMC) St Radboud.
Patiënt is het 3e kind van niet-consanguïene ouders, geboren na een ongecompliceerde zwangerschap. Behoudens dysmaturiteit (geboortegewicht: 2575 g, -1,9 SD) bij een zwangerschapsduur van 38 6/7 weken, zijn er geen bijzonderheden. Tot de dag van opname is zijn psychomotore ontwikkeling ongestoord; zijn medische voorgeschiedenis is blanco. Voorafgaand aan de aanval is hij niet ziek geweest.
Bij lichamelijk onderzoek wordt een diep gesedeerde, beademde zuigeling gezien. Het gewicht is 6900 g (- 1 SD), de schedelomtrek 40,3 cm (< -2,5 SD). Hij is hemodynamisch stabiel en er worden geen tekenen van een insult meer gezien. Zijn temperatuur is 38,2°C. De fontanel ligt in niveau, de pupillen zijn isocoor en pupilreflexen intact. Er lijkt geen sprake te zijn van meningeale prikkeling.
Tijdens de opname op de kinder-IC wordt uitgebreid aanvullend onderzoek ingezet naar de oorzaak van de status epilepticus. Differentiaal-diagnostisch wordt gedacht aan een virale of bacteriële meningitis of encefalitis, een herseninfarct of -bloeding, elektrolytstoornissen, een atypische koortsconvulsie of een anatomische afwijking. Laboratoriumonderzoek bij binnenkomst laat ongestoorde concentraties van elektrolyten (in het bijzonder Na, K, Ca en Mg) en een ongestoorde nierfunctie zien. De waarden van de leverenzymen zijn aanvankelijk minimaal verhoogd (referentiewaarden tussen haakjes): ASAT: 61 U/l (< 40); ALAT: 45 U/l (< 40); alkalisch fosfatase: 269 U/l (< 120); γ-GT: 37 U/l (< 35); CRP: 24 mg/l (< 6).
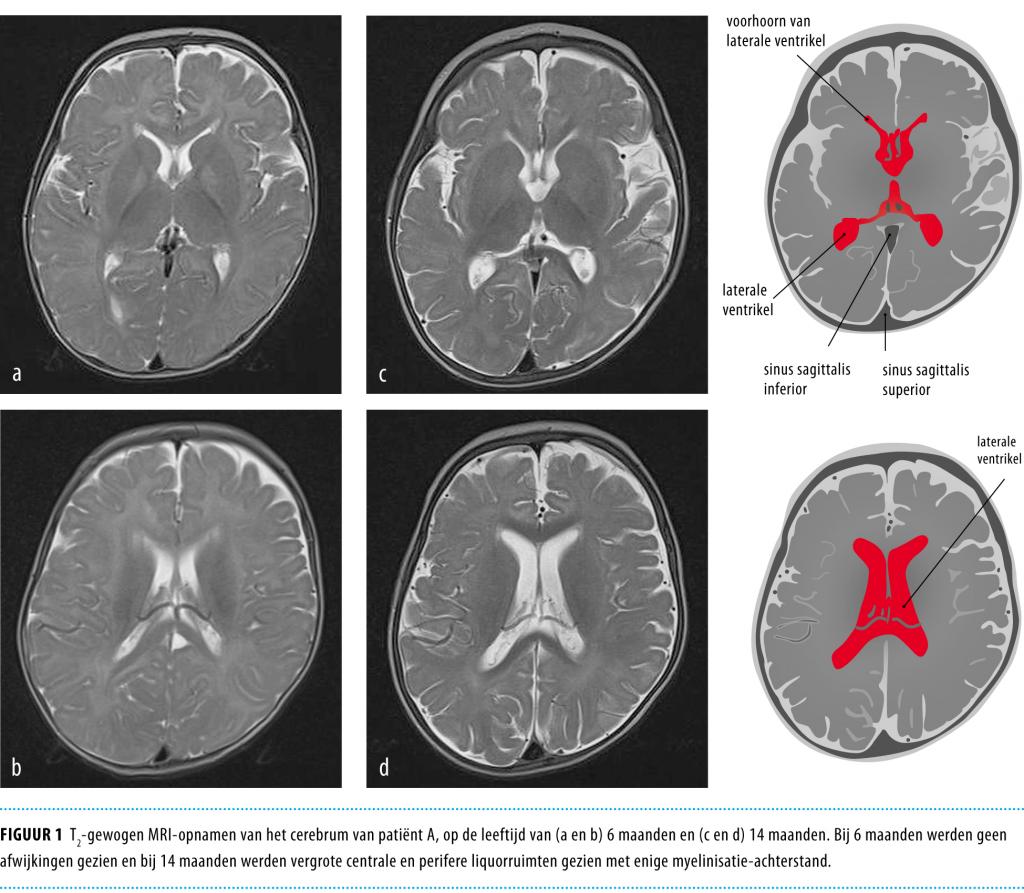
Liquor en bloed worden voor kweken afgenomen, waarna er in verband met een hoge apriorikans op een virale dan wel bacteriële meningo-encefalitis wordt gestart met dexamethason, ceftriaxon en aciclovir i.v. Het leukocytengetal van de liquor is niet verhoogd (1 × 106/l; referentiewaarde: < 5), maar wel het aantal erytrocyten (3500 × 106/l) en de eiwitconcentratie (648 mg/l, referentiewaarde: 500). Op de Spoedeisende Hulp wordt een CT-scan van het cerebrum verricht en een dag later MRI (figuur 1a en b). Beide laten geen afwijkingen zien. Op het eeg worden enkele piekgolven temporo-occipitaal beiderzijds gezien en een toegenomen bèta-activiteit. De bloed- en liquorkweken blijven negatief.
De uiteindelijke werkdiagnose luidt ‘status epilepticus bij virale meningo-encefalitis’. Patiënt knapt snel op en wordt op dag 2 met anti-epileptica (fenytoïne, valproïnezuur) teruggeplaatst naar de kinderafdeling. Binnen enkele dagen ontwikkelt hij opnieuw tonisch-klonische gegeneraliseerde insulten die niet te couperen zijn. Hij wordt naar de kinder-IC teruggeplaatst. Metabole diagnostiek laat matig verhoogde alanine- en glycineconcentraties met lactaatacidurie zien. Dit wordt geduid als secundair aan de status epilepticus.
Na 2 weken opname op de afdeling Kinderneurologie heeft patiënt nog enkele tonisch-klonische en partieel-complexe aanvallen met enkele zuurstofsaturatiedalingen. Daarom wordt hij ter observatie overgeplaatst naar een gespecialiseerd centrum voor epilepsie.
Na 4 aanvalsvrije weken in het epilepsiecentrum gaat de patiënt op proefverlof naar huis. De anti-epileptica zijn ongewijzigd. Binnen 24 h krijgt hij opnieuw een status epilepticus. Benzodiazepines worden gestart, waarmee de epilepsieaanvallen opvallend goed te couperen zijn. Na terugplaatsing naar de afdeling Kinderneurologie worden nieuwe symptomen waargenomen: myoklonieën van mond en kin met wegdraaien van de ogen en een wisselend bewustzijn. Daarbij ontwikkelt hij extrapyramidale symptomen die zich uiten in bewegingsonrust van de extremiteiten met een dystone component. In verband met persisterende insulten die niet met eeg bevestigd kunnen worden, wordt gedurende 48 h een thiopental-coma gegeven. Hierna wordt in verband met verdenking op ernstige myoklone epilepsie op de peuterleeftijd een ketogeen dieet en toediening van stiripentol gestart, waarop gedurende enkele dagen lichte verbetering optreedt.
Dan wordt het kind diep comateus en slap aangetroffen (glasgow-comascore: E1M1V1) na een periode van tonische deviatie van de ogen naar rechts en bewegingsonrust. De stamreflexen zijn afwezig maar de vitale functies zijn intact. Onder verdenking van een metabole ontregeling of geneesmiddelintoxicatie worden de toediening van stiripentol en het ketogene dieet gestaakt. Enkele uren later is het kind volledig alert.
De dag erna herhaalt de bewustzijnsdaling zich. Differentiaal-diagnostisch wordt nu gedacht aan een vasculaire stoornis van de A. basilaris, basilaire migraine, mitochondriële disfunctie, of een endogene of exogene metabole ontregeling of intoxicatie. Tijdens overleg met de farmacoloog over de mogelijkheid voor toxicologische screening ontstaat een ventrikeltachycardie zonder ‘cardiac output’. Deze gaat snel over in ventrikelfibrilleren, waarbij het beeld op de bewakingsmonitor doet denken aan een torsade de pointes. De patiënt wordt geresusciteerd. Bij de intubatie wordt de maag leeggemaakt, waarbij een chemisch ruikende, roze vloeistof wordt opgezogen. Er volgt cardioversie waarop herstel van het sinusritme wordt bereikt. Patiënt wordt weer naar de kinder-IC gebracht.
Bij analyse van de maaginhoud blijkt deze desinfectans te bevatten. In het bloed wordt 9,3 ‰ ethanol en 5 ‰ methanol vastgesteld. Dialyse is noodzakelijk om zowel de concentratie ethanol als die van methanol gecontroleerd te doen dalen. Gezien de ernst van de situatie wordt niet alleen het Advies- en Meldpunt Kindermishandeling (AMK) gewaarschuwd, maar tevens direct een grootschalig rechercheonderzoek ingezet. De vader bekent een week later en wordt hierop uit de ouderlijke macht gezet en in hechtenis genomen.
Epicrise Deze ontknoping was niet verwacht door het medisch team. Retrospectief was er eenmalig een verdachte handeling bij voedselbereiding geobserveerd door een verpleegkundige elders, die dit wel had gemeld aan de behandelaars. Daarop was destijds uitvoerig met de ouders gesproken. Omdat deze verdenking door de ouders geheel werd weerlegd en zij sterk betrokken waren bij de behandeling, voerde het behandelteam een vooral somatisch gericht beleid en verschoof de diagnose ‘münchhausen-by-proxysyndroom’ naar de achtergrond.
Na een periode van herstel kon patiënt na circa 2 weken in redelijke conditie worden ontslagen. Hij wordt poliklinisch vervolgd. Een broer en zus van 3 respectievelijk 6 jaar oud worden ook geëvalueerd in verband met gedragsproblematiek. Aanwijzingen voor eerdere intoxicaties kunnen bij hen niet geobjectiveerd worden. Vader zit in hechtenis en patiënt wordt door moeder verzorgd. Op de leeftijd van 22 maanden is er sprake van een forse psychomotore retardatie (ontwikkelingsniveau passend bij de leeftijd van circa 10 maanden), hypotonie, tremoren en vertraagde visuele ontwikkeling, met een sterk achterblijvende schedelgroei (figuur 2). De laatste controle-MRI van het brein toont bovendien aanwijzingen voor supratentoriële cerebrale atrofie met verwijding van de perifere en centrale liquorruimten en enige achterstand in de myelinisatie (zie fig 1c en d).

Beschouwing
De klinische relevantie van deze les blijkt uit de incidentie van kindermishandeling in Nederland. Geschat wordt dat in Nederland jaarlijks 107.200 kinderen het slachtoffer worden van mishandeling (gegevens uit 2005). Ongeveer 50 kinderen in Nederland overlijden jaarlijks aan de gevolgen van kindermishandeling.1 Er is echter een duidelijke discrepantie tussen deze schatting en het daadwerkelijke aantal meldingen; in het jaar 2008 waren er 16.156 meldingen van kindermishandeling, met een grote variëteit (tabel).2 Kindermishandeling is dus een relatief veelvoorkomend probleem waarmee vooral kinderartsen en huisartsen bewust of onbewust regelmatig te maken krijgen in hun dagelijkse praktijk.

Münchhausen-by-proxy
Het münchhausen-by-proxysyndroom is een psychiatrisch ziektebeeld dat volgens de DSM-IV onder de nagebootste stoornissen valt. Een nagebootste stoornis is het opzettelijk veroorzaken of voorwenden van lichamelijke of psychische verschijnselen of klachten. De term ‘by proxy’ (bij volmacht) staat voor het opzettelijk veroorzaken of voorwenden van lichamelijke of psychische verschijnselen bij iemand die onder de zorg van de persoon valt. Het münchhausen-by-proxysyndroom maakt 0,2 % van de meldingen van het AMK uit, wat neerkomt op 31 meldingen per jaar (zie de tabel).2 Vooral zeer jonge kinderen zijn het slachtoffer van dit syndroom, zoals onze casus illustreert; de meeste slachtoffers zijn jonger dan 5 jaar (77%), met een piekincidentie onder de leeftijd van 1 jaar.3
Herkenning van symptomen
Herkenning van het münchhausen-by-proxysyndroom blijkt niet eenvoudig, zoals ook in onze casus. Dit resulteert vaak in uitgebreide medische diagnostiek en behandeling.4,5 Een scala aan symptomen kunnen optreden ten gevolge van dit syndroom, waaronder bloedingen (44%), insulten (42%), coma of bewustzijnsverlies (19%), apneu (15%), diarree (11%), braken (10%), koorts of sepsis (10%) en exantheem (9%).5
Men dient te letten op de volgende alarmsymptomen: (a) een inconsistent verhaal dat afwijkt van de observatie; (b) een ziektebeeld dat niet reageert op behandeling; (c) een symptoom dat uitsluitend optreedt in aanwezigheid van de ouder; (d) het probleem recidiveert als er wordt verteld dat het beter gaat of als er over ontslag wordt gesproken; (e) onbegrepen ziekte- of sterfgevallen in de familie; (f) een van de ouders lijkt minder bezorgd om de medische situatie van het kind dan de betrokken hulpverleners (www.mbpexpert.com/definition.html).6,7
Het is opmerkelijk dat het uitlokken van de symptomen bij 70% van de patiënten in het ziekenhuis plaatsvindt, zoals ook bij onze patiënt gebeurde.8 Dit onderstreept het belang van alertheid, zelfs binnen de muren van een ziekenhuis. Onze casus is in die zin een uitzondering, dat de gerapporteerde ‘dader’ in 85% van de gevallen de moeder is en in slechts 5% de vader. Bij 9% blijft dit onduidelijk.3
Diagnostisch beleid
Het is belangrijk om bij verdenking op het münchhausen-by-proxysyndroom een twee-sporenbeleid te hanteren. Enerzijds moet de behandelaar aandacht hebben voor mogelijke somatische oorzaken van ziekte, anderzijds voor onderliggende psychosociale problematiek of kindermishandeling. Het aantonen van de diagnose is complex. Een separatietest is de gouden standaard. Dit kan echter tot ernstige stoornissen in de ouder-kindrelatie leiden. Daarnaast hebben observatie, zo nodig met video, en toxicologische screening een belangrijke plaats in het bevestigen van de diagnose.9 Door de ernst van de symptomen van de intoxicatie werd de diagnose bij onze patiënt relatief snel gesteld, namelijk na 4 maanden; gemiddeld gebeurt dit na 21 maanden.
Dames en Heren, waar hadden in deze ziektegeschiedenis de keerpunten kunnen liggen om de diagnose eerder te stellen? Achteraf beschouwd waren een aantal alarmsymptomen aanwezig, met als belangrijkste ‘het recidiveren van therapieresistente symptomen zonder een medische verklaring’. Verder is het opvallend dat op de dag van ontslag na een aanvalsvrije periode van 4 weken direct weer een status epilepticus ontstond. Het veranderen van het karakter van de aanvallen zonder een duidelijk anatomisch substraat of eeg-afwijkingen had behandelaars alert kunnen maken. Het opmerkelijke effect van voorschrijven van benzodiazepines, het plotseling ontwaken uit het coma en de leverfunctiestoornissen kunnen achteraf begrepen worden als passend bij de ethanolintoxicatie.
Onze patiënt was zo ernstig geïntoxiceerd dat hij had kunnen overlijden. De gerapporteerde mortaliteit van het münchhausen-by-proxysyndroom is 9-10%.5 Dat zou in Nederland circa 3 kinderen per jaar zijn. De prognose van onze patiënt is onzeker. Naar verwachting zal hij blijvende neurologische schade aan de intoxicatie overhouden.
Leerpunten
-
Bij een kind met een onverklaard, therapieresistent en recidiverend ziektebeeld moet men alert zijn op tekenen van kindermishandeling, in het bijzonder het münchhausen-by-proxysyndroom
-
Bij dit syndroom leidt een psychiatrisch ziektebeeld bij een of beide ouders tot het opwekken van symptomen bij het kind.
-
In Nederland worden per jaar 31 meldingen van dit syndroom gedaan; dit is waarschijnlijk een onderschatting.
-
De herkenning van het münchhausen-by-proxysyndroom is moeilijk, wat vaak leidt tot vertraging in het stellen van de diagnose.
-
Tijdige herkenning is belangrijk, omdat 9-10% van de slachtoffers als gevolg van dit syndroom overlijdt.
Literatuur
-
Van IJzendoorn MH, Prinzie P, Euser EM, Groeneveld MG, Brilleslijper-Kater SN, Van Noort-van der Linden SM, et al. Kindermishandeling in Nederland anno 2005: De Nationale prevalentiestudie mishandeling van kinderen en jeugdigen (NPM-2005). Leiden: Universiteit Leiden; 2007.
-
MOgroep Jeugdzorg. Adviezen en meldingen over kindermishandeling in 2008. Utrecht: MOgroep; 2009.
-
McClure RJ, Davis PM, Meadow SR, Sibert JR. Epidemiology of Munchausen syndrome by proxy, non-accidental poisoning, and non-accidental suffocation. Arch Dis Child. 1996;75:57-61 Medline. doi:10.1136/adc.75.1.57
-
Meadow R. Munchausen syndrome by proxy abuse perpetrated by men. Arch Dis Child. 1998;78:210-6 Medline. doi:10.1136/adc.78.3.210
-
Asher R. Munchausen’s syndrome. Lancet. 1951;257:339-41 Medline. doi:10.1016/S0140-6736(51)92313-6
-
Meadow R. Management of Munchausen syndrome by proxy. Arch Dis Child. 1985;60:385-93 Medline. doi:10.1136/adc.60.4.385
-
Schreier HA, Libow JA. Munchausen by proxy syndrome: a modern pediatric challenge. J Pediatr. 1994;125:S110 Medline. doi:10.1016/S0022-3476(05)82934-8
-
Rosenberg DA. Web of deceit: a literature review of Munchausen syndrome by proxy. Child Abuse Negl. 1987;11:547-63 Medline. doi:10.1016/0145-2134(87)90081-0
-
Musshoff F, Kirschbaum KM, Madea B. Two cases of suspected Munchausen by proxy syndrome: the importance of forensic toxicological analyses in handling suspicions and producing evidence. Arch Kriminol. 2008;222:162-9 Medline.





Reacties