Samenvatting
Doel
Vaststellen of er in 2 groepen patiënten, namelijk met en zonder postoperatieve wondinfectie (POWI), een verband was met al dan niet uitgevoerde preventieve interventies.
Opzet
Beschrijvend en vergelijkend onderzoek.
Methode
In het Rijnland Ziekenhuis, een perifeer opleidingsziekenhuis, werden in de periode 1 april 2009-31 maart 2010 284 indicatoroperaties uitgevoerd waarbij wij nagingen of er preventieve interventies waren verricht. De operaties waren mastectomie met en zonder okselkliertoilet, colonresectie en centrale vaatchirurgie (reconstructie van de aorta via endovasculaire of open benadering). Er werden 4 interventies bestudeerd: hygiënediscipline (afgemeten aan het aantal deurbewegingen van de operatiekamer), tijdige toediening van preoperatieve antibioticaprofylaxe, vermijden van preoperatief ontharen en streven naar perioperatieve normothermie. Een ‘postoperatieve wondinfectie’ werd als zodanig geregistreerd indien die binnen 30 dagen na chirurgie was ontstaan.
Resultaten
In totaal werden 22 POWI’s (7,7%) geregistreerd bij 284 operaties, respectievelijk 5 POWI’s (2,8%) na mammachirurgie, 1 POWI (2,8%) na centrale vaatchirurgie, en 16 POWI’s (21,6%) na colonchirurgie (zie tabel 2). Voldoen aan alle 4 interventies hield geen verband met het wel of niet optreden van een POWI. Een significant verband met het optreden van POWI’s werd vastgesteld voor de variabelen wondklasse, operatieduur en het gemiddeld aantal deurbewegingen van 7 of meer per uur tijdens chirurgie.
Conclusie
Surveillance door registratie en feedback van interventies en optimalisering hiervan, in het bijzonder deurbewegingen, draagt mogelijk bij aan het afnemen van het aantal postoperatieve wondinfecties.
artikel
Inleiding
In Nederland ontstaat bij ongeveer 3% van alle geopereerde patiënten een postoperatieve wondinfectie (POWI). De gevolgen voor de patiënt kunnen zeer ingrijpend zijn, variërend van een langere herstelperiode tot blijvende invaliditeit en zelfs overlijden. Ook voor het ziekenhuis en de specialist zijn er gevolgen, zoals heropnames, heroperaties en aanvullende diagnostiek, die gepaard gaan met een stijging van de zorggerelateerde kosten.1
In Nederland ontstaat bij ongeveer 3% van alle geopereerde patiënten een postoperatieve wondinfectie (POWI). De gevolgen voor de patiënt kunnen zeer ingrijpend zijn, variërend van een langere herstelperiode tot blijvende invaliditeit en zelfs overlijden. Ook voor het ziekenhuis en de specialist zijn er gevolgen, zoals heropnames, heroperaties en aanvullende diagnostiek, die gepaard gaan met een stijging van de zorggerelateerde kosten.1
POWI’s worden gedefinieerd en geregistreerd als complicatie, indien deze binnen 30 dagen na een operatieve ingreep ontstaan en, bij gebruik van niet-humane implantaten, tot 1 jaar na de operatie (www.prezies.nl). Een POWI is niet altijd te vermijden. Factoren zoals wondklasse en type operatie spelen een prominente rol bij het wel of niet ontwikkelen van een wondinfectie (tabel 1).2 Dataregistratie via het ‘Preventie ziekenhuisinfecties door surveillance’(PREZIES)-netwerk, opgericht in 1996, toont aan dat bijvoorbeeld bij 12,9% van de patiënten na aanleggen van een femoro-popliteale bypass een POWI optreedt. Na een mastectomie (inclusief schildwachtklierprocedure) of na aanbrengen van een kophalsprothese bij een heupfractuur gaat het om respectievelijk 4,9 en 4,8% (www.prezies.nl).

Uit PREZIES-gegevens blijkt dat er een grote spreiding is in per ziekenhuis geregistreerde infectiepercentages na surveillance.3 Onder ‘surveillance’ wordt verstaan het registreren van infecties, analyseren van verzamelde gegevens, terugkoppelen van data en indien nodig het doorvoeren van interventies. Door surveillance en naleven van actuele richtlijnen, zoals opgesteld door de Werkgroep Infectie Preventie (WIP; www.wip.nl) en de Stichting Werkgroep Antibiotica Beleid (SWAB; www.swab.nl), zou het aantal POWI’s kunnen afnemen.
Ziekenhuizen in Nederland hebben aangegeven de veiligheid van patiënten te willen verbeteren door deel te nemen aan het landelijke programma ‘Voorkom schade, werk veilig’ van het veiligheidsmanagementsysteem (VMS; www.vmszorg.nl). Dit programma bestaat uit 10 thema’s. Per thema is een expertteam geformeerd die ‘bundels’ van interventies heeft samengesteld. Door interventies te bundelen wordt een synergistisch cumulatief effect beoogd. Het eerste thema, gelanceerd in 2008 ‘Voorkomen van wondinfecties na een operatie’, omvat een bundel van 4 interventies (http://www.vmszorg.nl/10-Themas/POWI): (a) hygiënediscipline op de operatiekamer (OK); (b) tijdig toedienen van antibioticaprofylaxe; (c) niet preoperatief ontharen (indien toch noodzakelijk, dan op de operatiekamer); en (d) het streven naar perioperatieve normothermie.
In 2008 is in het Rijnland Ziekenhuis na goedkeuring door de Raad van Bestuur en met steun van de medische staf een ‘multidisciplinair verbeterteam’ opgericht, met als doel het aantal postoperatieve wondinfecties te verminderen. Het eerste thema van het VMS werd integraal ingevoerd en gedurende 1 jaar vastgelegd voor verschillende type indicatoroperaties en specialismen.
Primair eindpunt van de studie die wij hier rapporteren betrof het al dan niet voldoen aan de bundel en het optreden van een POWI na colon- of mammachirurgie of na centrale vaatchirurgie.
Data en methode
Door het expertteam werden 13 indicatoroperaties, die in Nederland frequent worden uitgevoerd en met grote spreiding in infectiepercentages (na surveillance), geselecteerd (www.prezies.nl; www.prismant.nl). Van deze 13 indicatoroperaties volgden wij er 3, te weten mastectomie met en zonder okselkliertoilet, colonresectie en centrale vaatchirurgie (reconstructie van de aorta via endovasculaire of open benadering). In de periode 1 april 2009-31 maart 2010 werden in het Rijnland Ziekenhuis totaal 284 patiënten geopereerd (tabel 2).

Wij vergeleken 2 groepen patiënten, namelijk met en zonder postoperatieve wondinfectie, om te zien of er een verband was met al dan niet uitgevoerde preventieve interventies.
Wondinfecties werden onderverdeeld in ‘oppervlakkige’ en ‘diepe’, waarbij 1 van de volgende 3 symptomen aanwezig moest zijn: pijn/gevoeligheid, lokale zwelling, roodheid/warmte. Bij een oppervlakkige wondinfectie komt er pus uit de incisie, is de kweek positief of is de wond na een positieve kweekuitslag geopend. Een diepe wondinfectie wordt herkend aan pus uit een diepe incisie of na een spontane wonddehiscentie of wanneer de wond is geopend door de chirurg (tenzij de wondkweek negatief is) of wanneer er sprake is van een abces of andere tekenen van infectie.
Een team bestaande uit een chirurg, adviseur infectiepreventie en een datamanager volgden alle patiënten minimaal 30 dagen, en bij implantatie van een prothese 1 jaar. Dit gebeurde door middel van statusvoering, in combinatie met uitslagen van afgenomen kweken.
Registratie van de bundel van 4 interventies werd op de OK gekoppeld aan een tabblad binnen het computerinformatiesysteem (ChipSoft EZIS, Amsterdam). Met behulp van deze digitale registratie was het mogelijk om de bundel, zoals gedefinieerd door het expertteam van de VMS, in praktijk te brengen en te borgen. Wanneer een interventie niet was ingevuld, werd deze als niet uitgevoerd geregistreerd en derhalve als een falen van de interventie.
Bundel van 4 interventies
Hygiënediscipline, lastig in maat en getal uit te drukken, werd gekwantificeerd aan de hand van het aantal deurbewegingen. Het expertteam van de VMS definieerde niet hoeveel deurbewegingen per uur of per operatie (van incisie tot sluiten wond) toelaatbaar waren. Dit vanwege onvoldoende data en omdat de norm per ziekenhuis en per operatietype kan verschillen. De norm voor het aantal deurbewegingen per operatie werd, na analyse door het verbeterteam, in dit ziekenhuis voor deze studie op 10 bewegingen per uur gesteld. Registratie geschiedde middels digitale deurentellers.
De effectiviteit van antibioticaprofylaxe geldt als aangetoond, mits het juiste medicament in de juiste dosering tijdig wordt toegediend (60-15 min vóór de incisie of het aanleggen van bloedleegte). Op deze wijze is het mogelijk een optimale antibioticaspiegel te borgen. De anesthesiemedewerker registreerde digitaal het tijdstip van toediening.
Preoperatief ontharen van operatiegebied kan huidbeschadigingen veroorzaken. Indien noodzakelijk, werd onthaard met tondeuse op de OK. Alle andere methoden van ontharen en locaties werden als niet juist beschouwd.
Bij elke patiënt die geopereerd wordt, is het belangrijk om in de perioperatieve periode hypothermie te voorkomen. Perioperatieve normothermie werd nagestreefd (adequaat > 36°C en < 38°C centraal gemeten of > 35,5°C en < 38°C perifeer gemeten). De temperatuur werd direct postoperatief met een oorthermometer gemeten.
Statistische analyse
Kenmerken en uitkomsten van patiënten met en zonder POWI werden vergeleken met behulp van statistische analyses (SPSS, versie 18.0). De univariate χ2-toets werden toegepast op categoriale variabelen en univariate t-toetsen op continue variabelen. Een aparte evaluatie werd uitgevoerd om te bepalen bij welk gemiddeld aantal deurbewegingen per uur tijdens een operatie het grootste contrast zichtbaar was tussen het wel en niet optreden van een POWI.
Op basis van de resultaten van de univariate analyses en van de evaluatie van de deurbewegingen werd een multivariaat logistisch model gebouwd, met het wel of niet optreden van een POWI als afhankelijke variabele. Gevonden verschillen werden als significant beschouwd bij p ≤ 0,05.
Resultaten
In totaal werden 22 POWI’s (7,7%) geregistreerd bij 284 operaties, respectievelijk 5 POWI’s (2,8%) na mammachirurgie, 1 POWI (2,8%) na centrale vaatchirurgie, en 16 POWI’s (21,6%) na colonchirurgie (zie tabel 2). Er werden in totaal 46 spoedoperaties uitgevoerd: 12 vaatoperaties en 34colonoperaties. Het meeste anesthesierisico volgens de Americal Society of Anesthesiologists (ASA-klasse) was aanwezig in de groep patiënten die een centrale vaatreconstructie ondergingen.
De gemiddelde operatieduur bij patiënten zonder POWI betrof 107 min versus 138 min bij patiënten met een POWI (p = 0,05). In totaal werden 11 oppervlakkige en 11 diepe wondinfecties gediagnosticeerd.
Bij 60% van alle operaties werd voldaan aan de bundel van 4 interventies volgens VMS (66% indien niet ingevulde interventies als ‘correct’ worden beschouwd). Bij analyse van interventies individueel voldeed 94% van de ingrepen aan de norm opgesteld voor het aantal deurbewegingen. Antibioticaprofylaxe werd bij 72% tijdig toegediend. De interventie ‘niet pre-operatief ontharen’ werd bij 93% van de patiënten volgens de norm (niet ontharen of indien ontharen nodig met tondeuse op de operatiekamer) uitgevoerd (bij 2,5% ontbrak registratie). Van alle patiënten voldeed 85% aan de gestelde normothermienorm.
Univariate analyse liet zien dat een hogere wondklasse vaker gepaard ging met een POWI (p < 0,001; tabel 3). Het optreden van een POWI na spoedoperatie bleek ook significant hoger (p = 0,001) dan bij een geplande operatie. De deur van de OK was gemiddeld vaker geopend bij operaties waarna een POWI optrad dan tijdens operaties waarna geen POWI optrad (14,9 versus 9,6 keer per uur; p < 0,001).
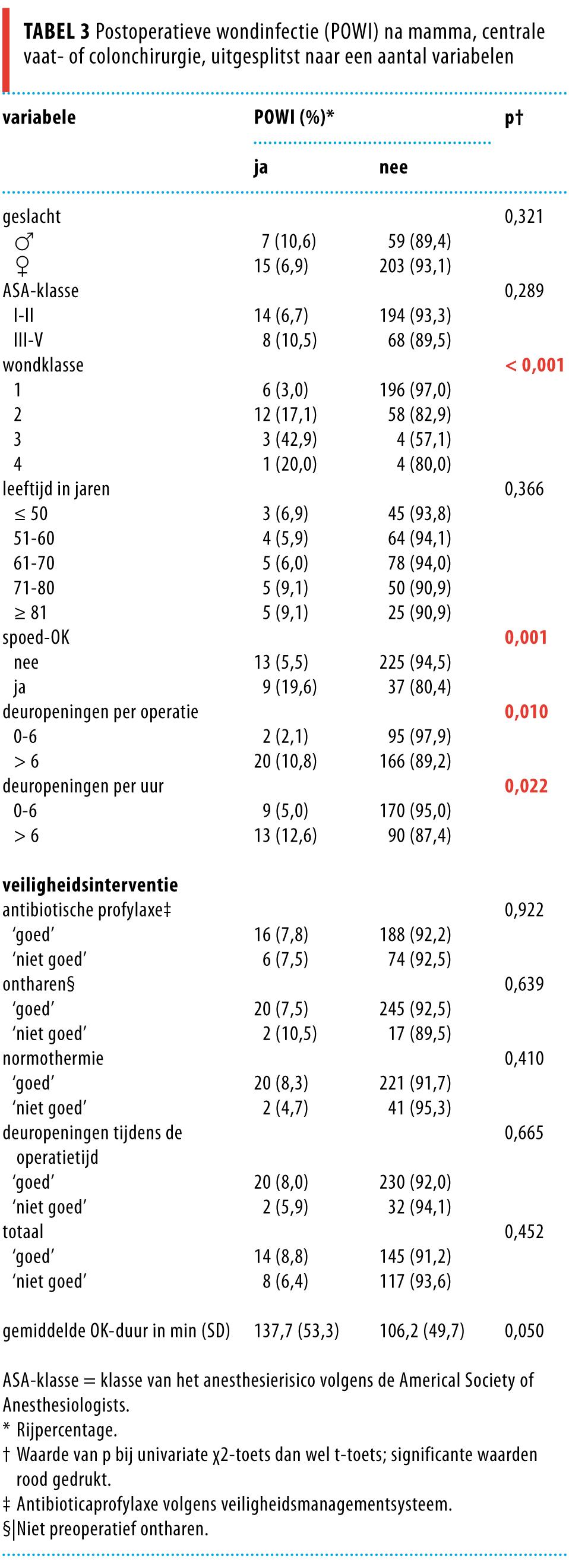
De evaluatie van het gemiddelde aantal deurbewegingen per uur laat zien dat bij een gemiddeld aantal van 10/h een POWI niet kon worden voorkómen (tabel 4). Bij analyse van de situatie met maximaal 6, 7, 8 of 9 deurbewegingen per uur was het verband met POWI’s significant.
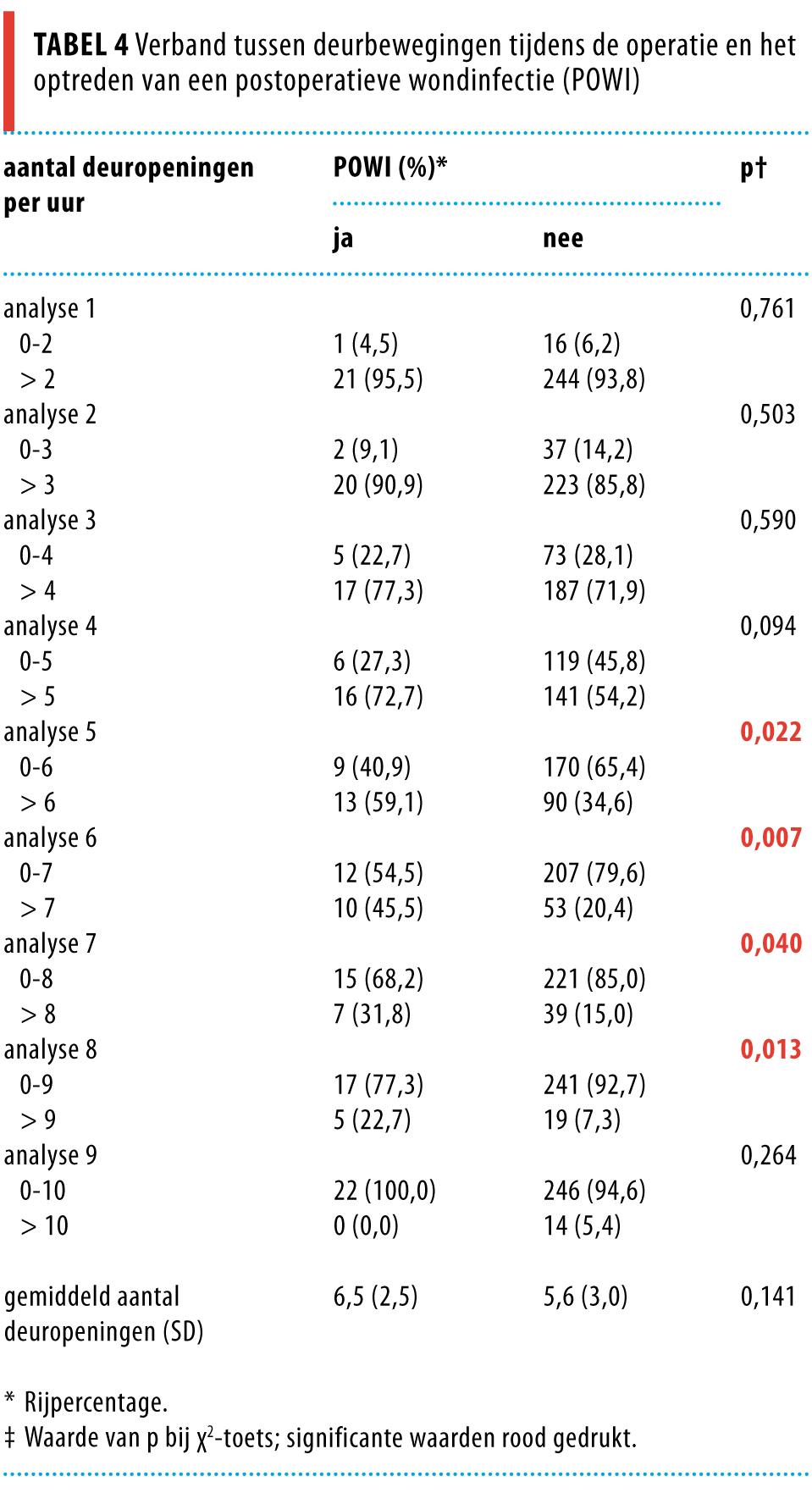
Op basis van de resultaten van de univariate analyses werd een multivariaat logistisch model gebouwd, met het wel of niet optreden van een POWI als afhankelijke variabele. Allereerst werd een multivariaat model gevormd met de 4 interventie-uitkomsten van het VMS in het model: model 1 (tabel 5). De resultaten van deze analyse laten zien dat het voldoen aan de norm van elk van de interventies geen significant verband hield met het optreden of voorkómen van een POWI.

Vervolgens werd een model gevormd waarin de variabelen waren opgenomen die univariaat een verband lieten zien met een p-waarde < 0,20. Voor het aantal deurbewegingen per uur leidde dit tot meerdere opties, waarvan we willekeurig één kozen: model 2 (tabel 6). Deze multivariate logistische regressie liet zien dat enkele hogere wondklassen en meer dan 6 deurbewegingen per uur significant verband hielden met meer POWI’s.
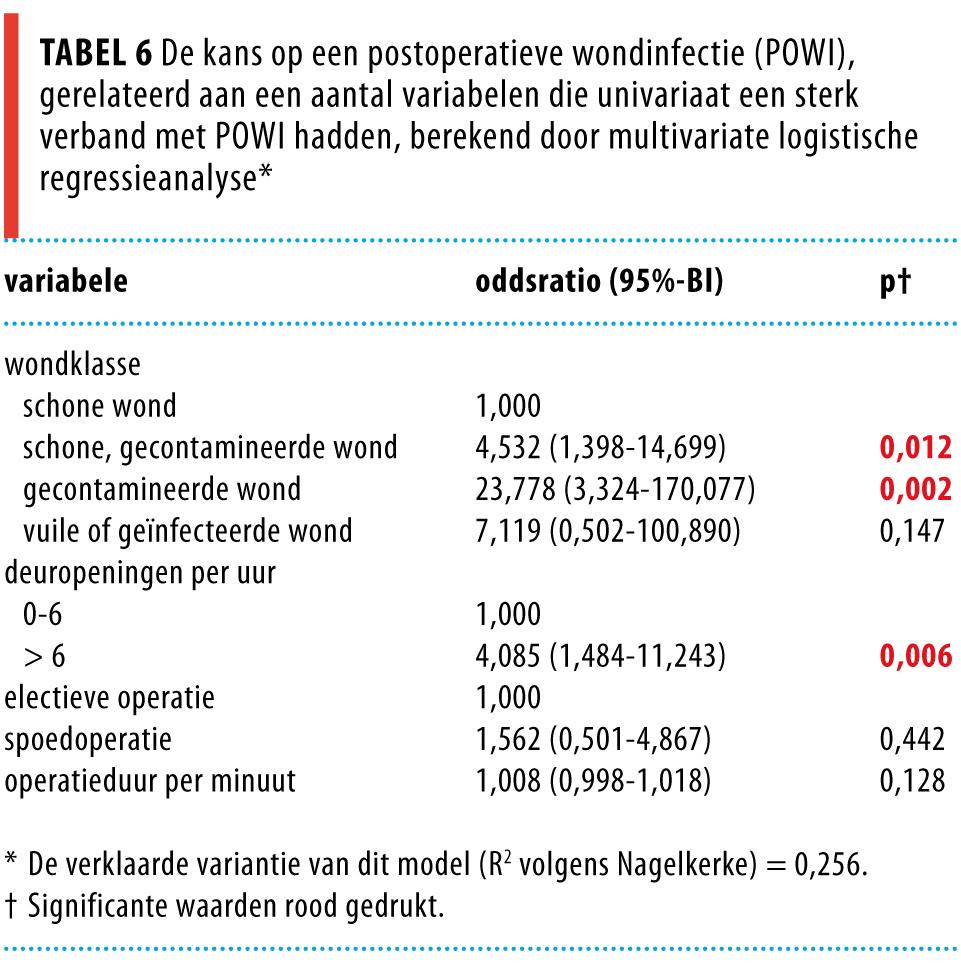
Beschouwing
Voldoen aan de totale bundel van 4 interventies hield geen verband met het wel of niet optreden van een postoperatieve wondinfectie. Alleen wondklasse, operatieduur en het gemiddeld aantal deurbewegingen van 7 of meer per uur tijdens chirurgie hadden een significante invloed op het optreden van POWI’s. Ondanks digitaliseren, optimaliseren van omloopprotocollen en frequente terugkoppeling naar de werkvloer werd slechts 60% gehaald. Indien alle niet ingevulde interventies als ‘adequaat’ zouden worden beschouwd, steeg dit percentage naar 66.
Postoperatieve wondinfecties zijn wellicht niet vermijdbaar. De kosten per POWI variëren van 1.000 euro bij een oppervlakkige tot ruim 20.000 euro bij diepe wondinfecties (bron: notitie PREZIES 2002; www.rivm.nl/infectieziektenbulletin/bul1311/ber_geubels.html). Uit literatuur is gebleken dat door goede registratie gerichte acties ondernomen kunnen worden om POWI’s tot een minimum te beperken en daarmee de veiligheid van de patiënt te optimaliseren.3
Hygiënediscipline, binnen deze studie gekwantificeerd middels het aantal deurbewegingen tijdens chirurgie, werd geregistreerd door digitale deurentellers. Door toename van het aantal deurbewegingen op de OK stijgt het aantal micro-organismen in de lucht en daardoor het risico dat zich een POWI ontwikkelt.4 Uit analyse van onze data bleek dat bij minder dan 7 deurbewegingen per uur significant minder POWI’s optraden (p = 0,022; zie tabel 4).
Indien antibioticaprofylaxe wordt toegediend, zijn keuze van medicament, dosering en tijdstip van toedienen relevant.5,6 Het adequaat toedienen van antibioticaprofylaxe scoorde het slechtst (72%) van alle 4 de interventies (zie tabel 2). Er werd geen significant verschil aangetoond in de groep patiënten met en zonder POWI na al dan niet adequaat toedienen van antibioticaprofylaxe.
Preoperatief ontharen kan huidbeschadigingen veroorzaken. De kans op een wondinfectie na ontharen met een tondeuse met disposable scheerkop is 2 maal zo klein als wanneer een scheermes wordt gebruikt.7 Preoperatief ontharen werd bij ruim 93% van de patiënten volgens de norm verricht. Er is weinig literatuur waar uit blijkt dat ontharen op OK superieur is bovenop een locatie elders. Er werd geen significant verschil aangetoond tussen patiënten met en zonder POWI na al dan niet correct ontharen.
Handhaving van normothermie verkleint het risico op infecties.8 In ons onderzoek voldeed 85% aan de norm. Wij vonden geen significant verband tussen al dan niet normothermische patiënten met en zonder POWI.
De VMS streeft naar een procesniveau waarin bij 90% van alle operaties de bundel van 4 interventies wordt nageleefd. Dit om de doelstelling op uitkomstniveau te behalen, namelijk voldoen aan het percentage POWI’s conform of onder het 25ste percentiel voor de betreffende indicatoroperatie op basis van de PREZIES-referentiecijfers tot 2007. Omdat het uitkomstniveau van PREZIES gebaseerd is op meer dan 100 operaties per ingreep kunnen we een vergelijking maken met onze data van mammachirurgie (n = 175): het uitkomstniveau lag onder het 25e percentiel (2,8% tegen landelijk 3,6%).9 Het procesniveau lag echter op 65%. Wij vragen ons daarom af of de doelstelling van de expertgroep op procesniveau haalbaar is.
Conclusie
Absolute reductie van het aantal postoperatieve wondinfecties kon in deze studie niet worden aangetoond aangezien er geen nulmeting werd verricht. Wel werden medewerkers door het onderzoek bewuster van het eigen handelen. Het oprichten van een multidisciplinair verbeterteam en het terugkoppelen van resultaten naar de werkvloer leidde tot een betere samenwerking. Interventies worden sneller uitgevoerd; het aantal deurbewegingen is verminderd en het omloopprotocol is veranderd. Er is een duidelijke aanspreekcultuur ontstaan, waarbij meerdere aspecten op de operatiekamer bespreekbaar zijn geworden. En cultuurverandering is noodzakelijk om tot een veilige omgeving van patiënt en professional te komen.10
Leerpunten
In Nederland ontstaat bij ongeveer 3% van alle geopereerde patiënten een postoperatieve wondinfectie (POWI).
Ziekenhuizen in Nederland hebben aangegeven de veiligheid van patiënten te willen verbeteren door deel te nemen aan het landelijke programma ‘Voorkom schade, werk veilig’ van het veiligheidsmanagementsysteem (VMS; www.vmszorg.nl).
In het Rijnland Ziekenhuis werd een ‘multidisciplinair verbeterteam’ opgericht, met als doel het aantal POWI’s te verminderen. De interventies betroffen hygiënediscipline, preoperatieve antibioticaprofylaxe, vermijden van preoperatief ontharen en streven naar perioperatieve normothermie.
Een significant verband met het optreden van POWI’s werd vastgesteld voor de variabelen wondklasse, operatieduur en het gemiddeld aantal deurbewegingen van 7 of meer per uur tijdens chirurgie.
Literatuur
Kirkland KB, Briggs JP, Trivette SL, Wilkinson WE, Sexton DJ. The impact of surgical-site infections in the 1990s: attributable mortality, excess length of hospitalization, and extra costs. Infect Control Hosp Epidemiol. 1999;20:725-30 Medline. doi:10.1086/501572
Mayhall CG. Surgical infections including burns. In: Wenzel RP, editor. Prevention and control of nosocomial infections. Baltimore, MD, USA:Williams and Derkins; 1993.
Manniën J. Evaluation of the surveillance of surgical site infections within the Dutch PREZIES network. Proefschrift. Leiden; 2008.
Ham PJ. Luchttransport via open deuren in OK’s. TVVL Magazine. 1999;6/99:22-30.
Burke JF. The effective period of preventive antibiotic action in experimental incisions and dermal lesions. Surgery. 1961;50:161-8 Medline.
Classen DC, Evans RS, Pestotnik SL, Horn SD, Menlove RL, Burke JP. The timing of prophylactic administration of antibiotics and the risk of surgical-wound infection. N Engl J Med. 1992;326:281-6 Medline. doi:10.1056/NEJM199201303260501
Niël-Weise BS, Wille JC, van den Broek PJ. Hair removal policies in clean surgery: systematic review of randomized, controlled trials. Infect Control Hosp Epidemiol. 2005;26:923-8 Medline. doi:10.1086/505454
Kurz A, Sessler DI, Lenhardt R. Perioperative normothermia to reduce the incidence of surgical-wound infection and shorten hospitalization. N Engl J Med. 1996;334:1209-1215 Medline. doi:10.1056/NEJM199605093341901
Lange JF, Dekker-van Doorn CM, Haerkensen MHTM, Klein J. Veiligheidscultuur in het ziekenhuis. Ned Tijdschr Geneeskd. 2011;155:A2253 Medline.
VMS Veiligheidsprogramma. Voorkomen van wondinfecties na een operatie. Utrecht: VMS Veiligheidsprogramma; 2009. http://www.vmszorg.nl/Documents/Tools_Extras/Thema%27s/POWI/20090111_praktijkgids_powi.pdf?epslanguage=nl




Reacties