Beste collega’s,
Vandaag gaan we het hebben over het loopoor bij acute otitis media en de complicaties die daarbij kunnen optreden. Dit doen we aan de hand van drie patiënten, onder wie een volwassene.
Een acuut ontstaan loopoor wordt vaak gezien als een spontane oplossing voor een otitis media acuta (OMA). Het is een natuurlijke ontlasting van de ontsteking en die is dus op zijn retour. Het is echter aangetoond dat kinderen met een acuut loopoor langer klachten houden dan kinderen met een OMA zonder loopoor. In dit artikel benadrukken wij het belang van lichamelijk onderzoek en snelle behandeling bij zowel kinderen als volwassenen die zich met een acuut loopoor presenteren.
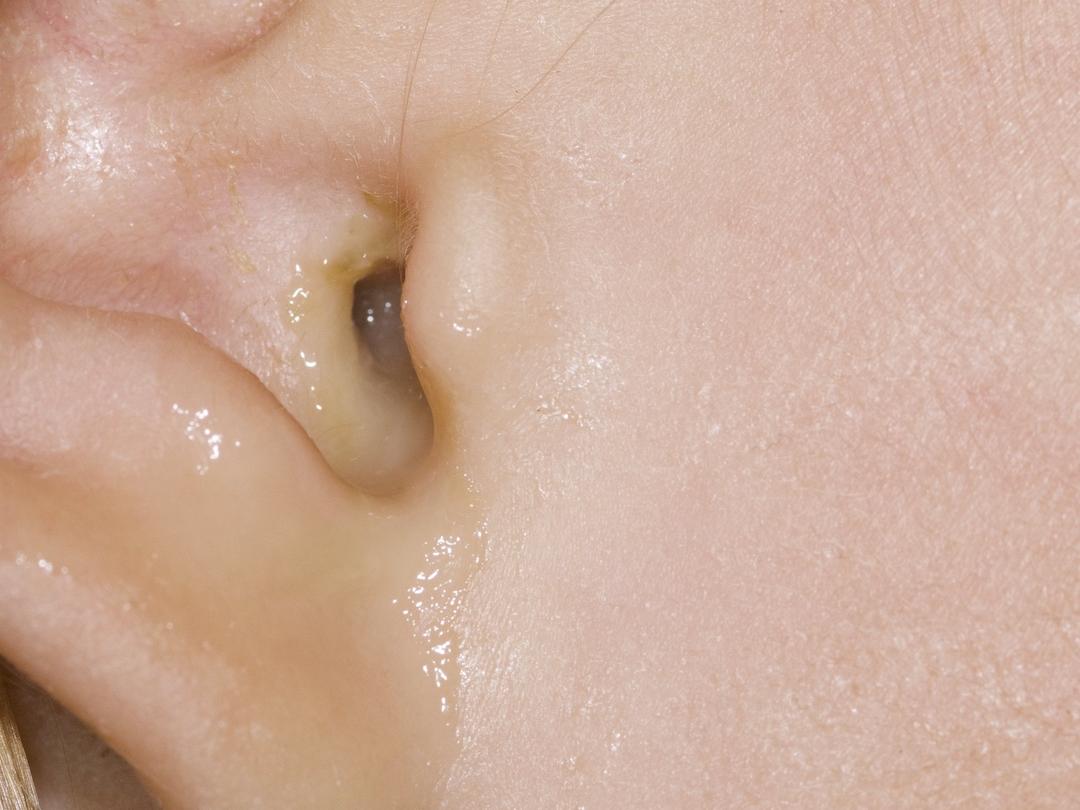
Patiënt A is een meisje van 18 maanden oud met een blanco voorgeschiedenis. Zij komt op het spreekuur bij de huisarts omdat zij een loopoor links heeft sinds 3 dagen. Hierbij is zij onrustig en ze huilt veel. Ze heeft geen koorts. Bij otoscopie ziet de huisarts links otorroe, waardoor het trommelvlies niet te beoordelen is. Het rechter trommelvlies oogt niet afwijkend en is intact. De huisarts stelt de diagnose ‘otitis media acuta…




Reacties